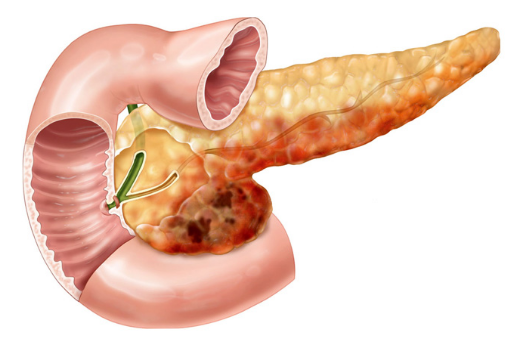
Острый панкреатит
Острым воспалением поджелудочной железы медики называют острый панкреатит. Это серьёзная патология, развитие которой может стать причиной летального исхода.
Чтобы не допустить этого, важно своевременно начать процесс купирования её симптоматики. Симптомы и лечение панкреатита зависят от стадии его протекания.
Что это за патология? Как лечить острый панкреатит? Проявлением каких признаков он характеризуется и почему возникает?
В данном материале мы постараемся как можно подробнее ответить на все эти вопросы.
Содержание:
Общие сведения о недуге
Мощная воспалительная реакция тканевой поверхности поджелудочной железы – это «спусковой механизм», панкреатита.
Фактором-провокатором данного явления является нарушенная выработка в организме ферментов, которые в связи с развитием патологии оказывают на пищеварительные органы агрессивное воздействие.
Что это за процесс? Если при нормальном функционировании желудочно-кишечного тракта, ферменты вырабатываются в 12-перстной кишке, то при остром панкреатите за их выработку отвечает поджелудочная железа.
В результате этого, данный орган значительно увеличивается в размере, что провоцирует его нарушенную работу.
По мере развития острого панкреатита, поджелудочная железа начинает самостоятельно переваривать собственную тканевую поверхность.
Это приводит не только к увеличению органа, но также и к его отеку.
Важно! Летальный исход вследствие развития острого панкреатита наступает в связи с некрозом клеточных патологических участков, то есть совокупности умерших клеток поджелудочной железы. Следовательно, при проявлении первых признаков панкреатита, важно не медлить с походом в больницу, а как можно быстрее начать лечение. Своевременная диагностика – это залог выздоровления.
Что касается вторичного присоединения инфекции при данном типе заболевания, то поле клеточного некроза оно не происходит.
По мере прогрессирования недуга, человек, которому его диагностировали, сталкивается с жировой дистрофией.
Когда количество умерших клеток превосходит норму, на теле органа создаются благоприятные условия для гнойного воспаления. В результате, наступает гнойная интоксикация организма.
Больные очень тяжело её переносят. Постоянные мучения, желудочная боль и тошнота – это основные спутники гнойной интоксикации организма.
Чтобы избавиться от проявления данного симптома панкреатита, потребуется регулярный прием лекарственных средств.
В противном случае, последствия могут быть самыми печальными. В зависимости от формы тяжести, медики выделяют 2 типа патологии: легкую и тяжелую.
Рассмотрим каждую из них.
- Лёгкая форма. Наблюдается интерстициальный отек поджелудочной железы. Выражен слабо. Симптоматика панкреатита может быть купирована приемом медикаментов. Такая терапия корректирует самочувствие пациента. При своевременном принятии лечебных мер, в 100 % случаев прогноз терапии благоприятный.
- Тяжелая форма. Характеризуется обострением болезни. Клинические признаки панкреатита ярко выражены. Пациент страдает от сильной желудочной боли, тошноты и других малоприятных симптомов. Также тяжелая форма панкреатита характеризуется абсцессом с гнойным содержимым. Тканевый некроз необратим. Практически в 100 % случаев, больной, которому поставили такой диагноз, умирает.
Прежде, чем мы рассмотрим, как лечить острый панкреатит, необходимо поговорить о симптомах, проявлением которых он характеризуется.
Симптоматика
После отрицательного влияния первопричины, симптомы острого панкреатита дают о себе знать практически сразу.
При отсутствии ярко выраженного приступа, явные признаки острого панкреатита отсутствуют. Что провоцирует приступ патологии?
Чаще всего, это погрешности в питании и употребление алкоголя. Также к ухудшению состояния больного может привести длительный прием антибиотиков.
Итак, «взаимодействие» с этими факторами провоцирует сильнейший приступ панкреатита. Его основные признаки:
- Сильная боль. Она характеризуется продолжительностью и интенсивностью. Локализуется боль в правом либо левом подреберье, в зависимости от стороны повреждения. Также больной испытывает дискомфорт в центре живота выше пупка, который отдает в рёбра. Стоит отметить, что у женщин желудочная боль может сопровождаться ноющими ощущениями в зоне малого таза. Когда человек лежит, его дискомфорт усиливается. Фактором, провоцирующим появление болевых ощущений в этих частях тела, является тканевый некроз.
- Повышение температуры тела. Вызвано это некротическим процессом, который способствует отравлению организма. При сильной лихорадке, температура тела больного может повышаться до 40 градусов по Цельсию. Такая картина обусловлена наличием в животе гнойного абсцесса.
- Тошнота и рвота. Это основные признаки панкреатита. Больного не просто тошнит в момент приступа. Он страдает от сильнейшего приступа тошноты. Рвота не приносит ему желаемого облегчения (даже при пустом желудке). В рвотных массах пациента можно обнаружить кусочки желудка, слизи, а также желчи.
- Потеря массы тела вследствие отсутствия аппетита. Проявление данного симптома – это результат недостаточной ферментной активности в организме. У пациента может наблюдаться отвращение к некоторым продуктам.
- Пожелтение глазных склер и эпидермиса.
- Появление на лице и животе небольших синих пятен. Проявляется этот симптом из-за нарушения микроциркуляции крови в организме.
Также у всех пациентов, которые столкнулись с данной патологией, возникает, так называемый, перитониальный синдром.
Его суть заключается в избыточном напряжении всех мышц брюшины, а также появлении желудочной пальпации.
Такая клиническая картина является поводом для госпитализации. Все вышеперечисленные признаки острого панкреатита влияют на ухудшение не только состояния здоровья человека, но и на его настроение.
Можно сказать, что пациент, которому диагностировали эту патологию, теряет работоспособность. Частовозникающие по всему телу боли и упадок сил, в связи с отсутствием аппетита, лишают его возможности работать.
Поэтому, для восстановления нормального функционирования организма, ему требуется лечение. Однако прежде, чем перейти непосредственно к терапии, необходимо установить фактор, спровоцировавший панкреатит.
Причины появления
Вызвать избыточную ферментную секрецию, активизацию, могут разные факторы. Причины острого панкреатита:
- Злоупотребление спиртными напитками.
- Травмирование поджелудочной железы.
- Несоблюдение правил здорового питания. Речь идет о перекусах «на бегу», злоупотреблении жирной пищей, попадание в желудок больших кусков еды и т. д.
- Патологии желчевыводящих путей, прогрессирование желчекаменной болезни.
- Врожденные патологии поджелудочной железы.
- Инфекционное либо бактериальное поражение организма, например, гепатит. В данном случае, острый панкреатит возникает в качестве осложнения недуга.
- Неправильный прием некоторых медикаментов. В первую очередь, это касается антибиотиков. Что не допустить воспаление поджелудочной, необходимо строго соблюдать дозировку и не принимать антибиотики дольше разрешенного периода.
- Наследственная предрасположенность к заболеванию.
- Некоторые генетические патологии, например, муковисцидоз.
- Патологии желудочно-кишечного тракта.
Важно! Злоупотребление алкогольной продукцией – это основная причина появления панкреатита. В качестве провоцирующего недуг фактора её устанавливают в 60 % случаев.
Опасность острого панкреатита
Помните о том, что данное заболевание протекает в 2 формах, лёгкой и тяжёлой. При отсутствии своевременного лечения, панкреатит переходит в острую форму. В данном случае жизни пациента под угрозой.
Поджелудочная железа пациента вырабатывает фермент трипсин, действие которого напоминает змеиный яд. Под его воздействием на организм, отекает мозг и нарушается почечное функционирование.
При запущенном панкреатите стремительно развивается некроз тканевой поверхности поджелудочной железы.
Также наблюдается дистрофия данного органа. Можно с уверенностью сказать, что острый панкреатит является заболеванием диструктивной формы, развитие которого, в большинстве случаев, приводит к смерти пациента.
Купирование проявления симптоматики данной болезни – это не конец лечения. После того как острое течение недуга была снято, на блицлежащих от поджелудочной железы органах появляются свищи язвы и местные эрозийные образования.
Всё это провоцирует появление сильнейших болевых ощущений. Человек постоянно испытывает дискомфорт, причем, чем большего размера достигают язвы, тем сильнее ощущается боль.
Одним из наиболее опасных осложнений острого панкреатита является сбой функционирования нервной системы.
Такая ситуация чревата повышенной нервозностью, возбудимостью и агрессией человека, который смог купировать воспаление железы.
Острый психоз — это частое явление, возникающее в результате перенесённой терапии панкреатита. В первую очередь, это относится к людям, злоупотребляющим спиртным.
Да, алкоголики, которые смогли избавиться от острого панкреатита, обрекает себя на пожизненный психоз.
Частое появление приступов данной патологии приводит к тому, что она трансформируется в хроническую форму.
Перечислим основные осложнения данной патологии, которые могут дать о себе знать при игнорировании диагностики лечения:
- Синдром «шоковых лёгких». Из-за плеврального воспаления пациент может задыхаться. Приступ затрудненного дыхания будет проявляться часто при обострении патологии.
- Гиповолемический шок. Воспалительный процесс тканей пищеварительных органов провоцируют уменьшение кровяного объёма. Также это связано с недостаточной выработкой в организме ферментов, за которые отвечает поджелудочная железа. Результатом данного шока является то, что внутренние органы не получает кислород в необходимом им объёме. Возникает полиорганная недостаточность.
- Печеночная недостаточность. Слабым проявлением почечной недостаточности является пожелтение кожного покрова В тяжёлом случае, она проявляется в виде острого токсического гепатита, то есть инфекционного поражения печени. Данный симптом проявляется на фоне пониженной работы именной системы. Риск появления почечной недостаточности возрастает у тех пациентов, которые ранее уже болели панкреатитом.
- Сердечная недостаточность, тахикардия.
- Почечная недостаточность. Связана с нарушенной работой печени.
- Кровоточивость внутренних органов. Возникает вследствие развития язвы и эрозивного гастрита. Этим новообразования поражают слизистую оболочку желудка. Появление эрозии провоцируют появление у больного сильнейших болевых ощущений.
- Появление тромбов в кровеносных сосудах.
- Перитонит. Недуг характеризуется воспалением брюшной полости. При остром панкреатите перитонит бывает гнойным и неинфекционным. Очень тяжелое осложнение, игнорирование которого повлечет за собой летальный исход.
Особенности диагностики
Для начала запомните, что лечением панкреатита занимается гастроэнтеролог. Он же и диагностирует данную патологию.
Реализация комплекса диагностических мер позволяет поставить врачу точный диагноз, после чего он перейдет к терапии.
Начинается диагностика со сбора жалоб. Уже по ним опытный гастроэнтеролог сможет заподозрить панкреатит.
Однако, одних жалоб пациента для постановки верного диагноза недостаточно. Важно провести лабораторную диагностику, а также основные инструментальные мероприятия.
Если специалист подозревает наличие у пациента панкреатита, то измерит ему артериальное давление. Также он попытается выявить специфический воспалительный процесс.
Благодаря этому он оценит кишечную перистальтику. В некоторых случаях, она полностью отсутствует.
Основные диагностические мероприятия:
- Общий анализ крови. Результаты данного анализа позволят гастроэнтерологу увидеть типичные признаки воспаления, а именно повышение количества палочкоядерных нейтрофилов а также ускорения СОЭ.
- Кровяная биохимия. Этот анализ позволит определить активность липазы и амилазы. Если человек страдает панкреатитом, то данные показатели значительно повышается. Также у него увеличивается концентрация мочевины и глюкозы.
- Анализ мочи. Необходим для выявления диастаза. При наличии панкреатита, в моче будет увеличенная концентрация белка.
- Ионограмма. Это диагностическое мероприятие требуется для определения уровня натрия, кальция и калия. Если концентрация всех этих химических соединений падает, вероятно, человек болен панкреатитом.
Тем не менее, без инструментального обследования точно определить наличии данной патологии невозможно.
Однако проведение данной диагностики является необходимостью при подозрении на острый панкреатит.
Поставить точный диагноз гастроэнтерологу поможет ультразвуковое исследование поджелудочной железы. На снимке УЗИ можно четко разглядеть наличии на тканевой поверхности органа воспаления.
Итак, диагноз поставлен. Самое время начать лечение. Как лечить острый панкреатит? Давайте разбираться.
Медикаментозная терапия
Если ранее вам поставили такой диагноз и вы пренебрегли врачебными рекомендациями, после чего возник приступ боли, не медлите и срочно вызывайте скорую помощь.
В данном случае помочь вам смогут только в стационаре. Причина – обострение патологии. Не нужно наивно полагать, что купировать приступ вы сможете самостоятельно в домашних условиях.
Помните, что если патология обострилась, то помощь вам оказать смогут только квалифицированные специалисты.
Терапия будет выбрана в зависимости от тяжести протекания болезни, а также от её стадии.
Залог выздоровления – это своевременная диагностика. Если начался тканевый некроз, то купировать приступ боли при панкреатите будет невозможно.
Однако не стоит думать, что в больничных условиях вас не смогут обезболить. Пациенту, находящемуся в стационаре, врачи назначат внутривенное введение сильнодействующих обезболивающих.
Важно! Запомните, что регулярный прием лекарственных средств при панкреатите – это залог вашего выздоровления. Не пренебрегайте врачебными рекомендациями относительно употребления лекарственных средств. Также не стоит самостоятельно назначать себе дозировку медикамента, делать это может только ваш лечащий врач.
Какие группы лекарственных средств назначает гастроэнтеролог при остром панкреатите?
- Обезболивающие. Принимать их нужно только при наличии сильного дискомфорта, который возникает во всех частях тела. Сами по себе, обезболивающие медикаменты не являются лечащим средством. Их главная цель – избавить больного от невыносимых страданий. В больнице пациенту наверняка назначат Трамадол. Однако если дело не дошло до стационара, то человек, страдающий панкреатитом, может решить проблему сильной боли и в домашних условиях. Для этого целесообразно принимать Баралгин, Спазмалгон, Анальгин ил Но-шпу.
- Медикаменты, улучшающие кровяную циркуляцию. Они вводятся в организма пациента исключительно внутривенно. Например, врачи могут назначить Гемодез.
- Антисекреторные лекарства, которые снижают ферментную выработку железой. Их принимать при остром панкреатите нужно в первую очередь. Речь идет о таких препаратах, как Соматостотин, Квамател или Омепразол. Так как соляная кислота способствует ферментной активности поджелудочной железы, антисекреторные лекарства применяются с целью нейтрализации содержимого желудка.
- Препараты для купирования шокового состояния. Они, как и медикаменты, улучшающие кровяную циркуляцию, вводятся внутривенно.
- Медикаменты, купирующие появление такого осложнения панкреатита, как гнойный перитонит. Речь идет об антибиотиках широкого спектра действия, например, Метронидазола или Ципрофлоксацина.
При избыточном ферментном содержимом, пациенту выписывают препараты, способствующие экспорту излишка ферментов из организма.
Необходимость хирургического вмешательства
Как показывает медицинская практика, у 20 % пациентов, страдающих острым панкреатитом, на тканевой поверхности поджелудочной железы происходит гнойное воспаление.
При появлении данного осложнения, возникает срочная необходимость в хирургическом вмешательстве.
Гастроэнтеролог направить пациента, столкнувшегося с гнойным воспалением на тканевой поверхности поджелудочной железы, к хирургу.
В данном случае помочь ему сможет только это специалист. Итак, хирург назначил вам операцию. Ваши действия?
Во-первых, выбросьте из головы тревожные мысли. Если вы находитесь в больнице – это уже гарантия того, что заболевание не пущено на самотек.
После принятия всех подготовительных предоперационных мер хирург направит вас к анестезиологу, который сделает вам общий наркоз.
Должна быть проведена интгубация лёгких. В ходе такой операции, хирург удалит некротическую тканевую поверхность поджелудочной железы.
При появлении осложнений панкреатита, может потребоваться удаление кусочков желудка.
Важным показателем к проведению операции при остром панкреатите является бактериальное осложнение.
Часто из-за сниженного иммунитета на фоне гнойного воспаления, организм больного поражается болезнетворными вирусами.
В данном случае, купировать воспалительный и некротический процесс с помощью употребления антибактериальных и антимикробных медикаментов не удастся.
Соблюдение правил лечебной диеты
Без соблюдения правил лечебной диеты, рассчитывать на успешное купированной симптоматики острого панкреатита не придется.
В первые сутки после хирургического вмешательства пациенту запрещает что либо есть и пить. Это связано с необходимостью полной разгрузки желудка.
В некоторых случаях прооперированному человеку разрешают сделать несколько глотков воды, но не более. Чтобы избежать обезвоживания, необходимо смачивать губы прохладной водой.
Также для этой цели врачи рекомендуют полоскать ротовую полость травяным отваром. Наладить питьевой рацион можно только на 2 сутки после хирургии.
В меню больного человека, страдающего панкреатитом, должны быть включены жидкие протертые каши, сваренные на воде, овощные супы и минеральная вода.
Запрещено есть пряную, копченую и жирную пищу.
