Ахалазия пищевода
Характерно отсутствие рефлекторного раскрывания кардии в момент глотательных движений, называется ахалазия пищевода.
Данная патология, сопровождается уменьшением способностей тонуса грудного отдела пищевода с полным сбоем перистальтики кишечника.
Согласно общим статистическим данным, на каждый миллион человек, такой патологией страдает до 12 граждан.
Особая группа риска – взрослые люди от 40-60 лет. Что касается детей, то для них данная патология не является распространенным заболеванием, и имеет низкий показатель проявления.
Что это такое, ахалазия пищевода и каковы причины ее возникновения?
Содержание:
Описание
Помимо ахалазии, выделяют халазию пищевода. Оба нарушения охватывают функциональную составляющую пищеварительной системы, вызывая неприятную симптоматику.
Оба недуга являются противоположными, отличаясь различными проявлениями. Ахалазия представляет собой патологию хронического характера.
Болезнь считается нервно-мышечная. Она основана на сбоях раскрытия сфинктера, находящимся на границе желудка с пищеводом.
Данный процесс отмечается во время еды. Недуг провоцирует снижение тонуса органов желудочно-кишечного тракта, вызывая рвоту.
Это приводит осложнению проходимости любого типа пищи (твердого, мягкого или в жидком состоянии).
Халазия относится к противоположной болезни. Она возникает на фоне нарушений функций смыкания кардии пищевода.
При такой патологии у пациента отмечается рефлюкс в пищеводе и желудке, а также рефлюкс-эзофагит.
Оба заболевания характеризуются сильной изжогой, продолжительной рвотой, тупой болью в районе солнечного сплетения.
При неполном перекрытии клапана в области между желудком и пищеводом провоцирует заброс содержимого желудка в полость пищевода.
Данный процесс провоцирует сильные нарушения и воспаления по причине содержания соляной кислоты в желудочном соке.
В результате, пищевод претерпевает серьезные изменения в виде язвенных поражений, эрозий, внутренних кровотечений. Одним из серьезных последствий может стать рак пищевода.
Причины
Сколько не пытались определить причину, способствующую возникновению ахалазии пищевода, все попытки заканчивались провалом.
Поэтому взяли за основу возникновения:
- Инфекции.
- Наружное давление на пищевод.
- Очаговые воспалительные процессы.
- Онкология.
- Заболевания органов желудочно-кишечного тракта.
- Переедания.
- Поздние приемы пищи.
- Неправильное питание, нарушение рациона и режима питания.
- Недостаточная физическая активность.
- Избыточная масса тела.
В детском возрасте, ахалазия в основном появляется после 4 лет от рождения. Появление первых звоночков возникновения данной патологии проходит мимо родителей, в связи с этим, диагностирование данного заболевания проходит поздно.
Основным признаком у ребенка возникновения данного заболевания, является рвотный рефлекс сразу после употребления пищи.
Стадии развития
Заболевание ахалазия имеет 4 степени развития. Какие именно:
- 1 степень. Расширение пищевода не наблюдается, происходят функциональные нарушения. Периодически возникает задержка поступающей пищи.
- 2 степень. Задержка поступающей пищи происходит систематически. Отмечается расширение пищевода умеренного характера.
- 3 степень. Наблюдаются рубцовые изменения. Просвет пищевода претерпевает увеличение в два раза, сфинктер приобретает фиброзную структуру.
- 4 степень. При такой фазе патологического процесса наблюдается полное не прохождение поступающей пищи. Этому способствуют рубцовые изменения на фоне деформации пищевода. Орган претерпевает ярко выраженный воспалительный процесс, слизистая оболочка покрывается язвенными поражениями.
Симптоматика
Главными признаками патологии является сложности прохождения пищи. В горле пациента может возникнуть ощущение кома, те же ощущения могут проявиться за грудной клеткой.
Наиболее опасным явлением становится возвращение пищи из полости желудка в пищевод.
Такое нарушение можно наблюдать при наклонах брюшной полости или при положении лежа.
Застойные явления пищи провоцируют сильные воспалительные процессы и болевой синдром.
Пациентов мучает чувство изжоги, они стремительно теряют массу тела, из ротовой полости отмечается неприятный запах.
- Основным симптомом болезни, служит дисфагия (нарушение процесса глотания), которая присутствует у всех людей с данной патологией.
- Следующим симптомом является регургитация (обратный ход употребленной человеком пищи). Это происходит в результате застоя употребляемых продуктов в пищеводе. При этом в ночное время больного мучает кашель, удушье. Возникающие боли при этом отдают в спинной отдел тела, нижнюю челюстную кость, шейную часть человека.
- Болевой синдром. Данная симптоматика нередко проявляется у пациентов, доставляя массу неудобств. Природа боли объясняется резкими сокращениями мышечных тканей органа при сильных стрессах или нервных потрясениях. Справиться с болевыми ощущениями можно при помощи лекарственных препаратов, либо после приемов пищи, употребления жидкости.
Бывает, что при постановке правильного диагноза, при возникновении изжоги, больному по ошибке ставят неправильный диагноз, что провоцирует затягивание лечение и непредвиденными последствиями для поврежденного организма.
Диагностика
Появление первых неприятных симптомов должны послужить серьезным поводом для обращения к лечащему врачу.
Опытный специалист проведет детальное обследование организма, установит точный диагноз, назначит верное лечение.
Начинают диагностику с детального изучения клинической картины больного. Доктор внимательно осматривает его, изучая все признаки и симптомы.
Далее переходят к инструментальным методам диагностики. Для этого применяют:
- Обзорную рентгенографию. С ее помощью выявляют увеличение тени пищевода. Это обследование проводят с применением контрастного вещества.
- Эзофагоскопия. Она позволяет определить форму и степень спазма сфинктера. С помощью данной методики можно определить патологические изменения в тканях пищевода.
- Эндоскопическая биопсия. Ее проводят при подозрении на злокачественные новообразования. Полученный материал подвергают морфологическому изучению.
- Эзофагоманометрия. Методика позволяет оценить степень нарушения перистальтики органа, тонус кардии. С ее помощью можно измерить уровень давления в пищеводе.
Дополнительно потребуется сдать необходимые лабораторные анализы крови, мочи, другие.
Осложнения
Данное заболевание сильно влияет на нервную систему человека, ЖКТ, сердечно-сосудистую систему.
Наиболее распространенными видами осложнений являются:
- онкологическое поражение пищевода;
- гнойный перикардит;
- патология легких;
- объемное увеличение шеи;
- безоары пищевода;
- слоение слизистой пищевода;
- увеличение в объеме сосудов и вен органа пищеварительной системы;
- дивертикул дистального отдела пищевода.
Все эти перечисленные заболевания, проявляются при долгом протекании ахалазии и приводят к увеличению расширения пищевода и утончению его стенок.
Помимо этого, у больного сильно снижается вес, и пропадает желание принимать пищу.
Терапия у взрослых
Терапия осуществляется снятием симптоматики, а также купированием клиники проявления патологий.
Помимо этого, проводится профилактические мероприятия с помощью медикаментозного лечения.
Применение лечебной физкультуры, поднятие психоэмоционального тонуса, употребление медицинских препаратов, улучшает опорожнение кишечника, снижает его дилятацию, что дает временную нормализацию перистальтики органа.
Больным пациентам предусмотрена лечебная диета, которая исключает повреждение слизистой оболочки органа пищевода.
Пациенту полностью запрещается употребление алкогольной продукции, жесткой пищи, которая может вызвать раздражение и травмы слизистой оболочки органа пищевода, что купирует возникновение дистрофического и рубцового изменения в стенках.
Употребление спазмолитиков и воздействие их, на гладкие мышцы, улучшает проходимость данного органа и поднимает гипертонус НПС.
Вначале идет употребление нитратов, антогонистов кальция, миотропных препаратов.
Рекомендуют использовать для терапевтических нужд – монотерапию, в случае крайней необходимости применяют комбинированное лечение.
Самыми эффективными средствами при данной патологии, являются нитраты форм нитроглицерина, изосорбида динитрат и многие другие, но они несут в большей степени головные боли, что требует отказа от их употребления.
Важно понимать серьезность данного заболевания и не допустить попыток самолечения, так как это не приведет положительный исход.
Препараты нитраты, употребляют в стандартных дозах и употребляются согласно анотации медикамента. Доза их употребления 10-25 мг нифедипина. Все препараты по своей полезности сильно уступают 10-25 мг.
Лечение заболевание направлено на снятие спазма сфинктера. Для этих целей применяются консервативная терапия и оперативное хирургическое вмешательство.
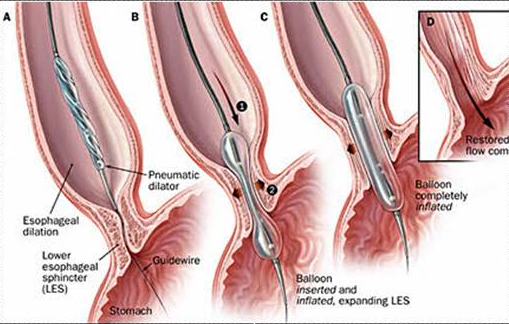
Самым эффективным способом является баллонная дилатация сфинктера. Процедуру проводят в несколько этапов с применение различных устройств с постепенным увеличением давления.
Методика позволяет снизить спазмы и нормализовать проходимость органа. В качестве осложнений такой методики являются трещины и разрывы органа. Ткани могут рубцеваться, образуется рефлюкс-эзофагит.
Чтобы полностью избавиться от патологии, потребуется оперативное хирургическое вмешательство.
Показаниями к проведению операции являются грыжа пищеводного канала, дивертикулез, онкологические заболевания верхней части желудка.
В качестве второстепенной методики терапии выступает медикаментозное лечение. Его применяют для облегчения симптоматики и улучшения общего состояния пациента.
Терапия помогает восстановить общее состояние органов желудочно-кишечного тракта.
Для этих целей назначаются спазмолитические препараты, нитраты, транквилизаторы. При помощи инъекций ботокса устраняют дисфагию и регургитацию.
Дополнить терапию должна специальная диета. Рациональное диетическое питание должно быть скорректировано лечащим врачом.
Данная мера позволит нормализовать состояние нервной системы и психоэмоциональное состояние пациента. Патология развивается медленно.
Отсутствие правильного лечения грозит развитию внутренних кровотечений, язвенных поражений органа.
При наличии кардиоспазма существует серьезный риск развития онкологических новообразований в органе.
Детский возраст
Халазия в детском возрасте может проявиться с первых дней жизни. Патологическое состояние будет проявляться частым срыгиванием, обильной рвотой.
Может развиваться кашель или заболевание, именуемое пневмонией.
При первых подобных симптомах следует сообщить о нарушениях доктору, который должен провести полную диагностику малыша. После постановки точного диагноза назначается лечение.
Ахалазия тоже проявляется с первых дней жизни ребенка. Наличие тошноты, рвоты (в качестве рвотных масс выступает непереваренное молоко), регургитации рвотных масс должны насторожить родителей и послужить серьезным поводом для незамедлительного обращения к доктору.
В качестве терапии применяется медикаментозное лечение и хирургия. Дополнительно назначают курсы витаминной терапии, термальные процедуры для области желудка и пищевода.
Профилактика
В качестве профилактических мер по устранению заболевания предусматривается соблюдение специальной диеты.
Употребление в пищу исключительно здоровой пищи позволит не только исключить риск развития болезни, но и продлить жизнь.
Особое внимание уделяют питьевому режиму. Употребляют достаточное количество жидкости в сутки. В качестве питья используют очищенную негазированную воду.
Питание должно быть дробным. Кушать нужно часто, но небольшими порциями. Нельзя кушать вредную пищу.
Все потребляемые свежие овощи и фрукты должны быть сезонными. Обеспечивают здоровый образ жизни, полностью отказавшись от всех вредных привычек.
Чаще бывают на природе, совершают прогулки на свежем воздухе, ведут активный образ жизни.
Регулярно посещают врача, проводя плановое обследование. При появлении первых признаков болезни, спешат на прием к доктору.
Ни в коем случае не ставят диагноз самостоятельно, как и не проводят самостоятельное лечение.
Все медикаментозные препараты должны назначаться лечащим врачом в индивидуальном порядке.
