Обострение хронического панкреатита
Болезни пищеварительной системы в медицине часто диагностируются у людей разного возраста.
Нередко пациенты обращаются с характерными симптомами патологии, которая указывает на обострение хронического панкреатита.
Важно понимать, что заболевание собой представляет, какие причины и признаки обострения, а также методы для лечения и снятия основных симптомов.
Содержание:
- 1 Общая информация о болезни
- 2 Основные причины
- 3 Классификация
- 4 Основные симптомы
- 5 Диагностирование
- 6 Особенности лечения при обострениях
- 7 Возможные осложнения
- 8 Профилактика
- 9 Общая информация о болезни
- 10 Основные причины
- 11 Классификация
- 12 Основные симптомы
- 13 Диагностирование
- 14 Особенности лечения при обострениях
- 15 Возможные осложнения
- 16 Профилактика
- 17 Полезное видео
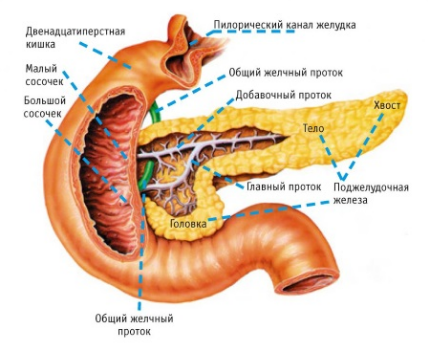
Общая информация о болезни
Хронический панкреатит – это воспалительный процесс, который происходит долгое время в поджелудочной железе.
Заболевание постепенно меняется структуру клеток, появляется недостаточность органа, поэтому функции нарушаются. В группу риска попадает некоторая часть людей, среди которых:
- Любители вредной пищи, а именно жирной и жареной.
- Женщины, у которых есть холелитиаз.
- Пациенты с хроническим воспалением желчного пузыря.
- Люди, часто употребляющие спиртные напитки.
Хроническая форма болезни по статистике появляется в 5-10% всех случаев, среди возможных болезней пищеварительной системы.
Время от времени патологирня начинает рецидивировать, если питание нарушается или есть другие сопутствующие факторы. В таком случае начинается обострение хронического панкреатита.
Основные причины
Среди основных причин, по которым может случиться обострение болезни, выделяют:
- Спиртное. Такие напитки являются основной причиной развития панкреатита в хронической фазе. Заболевание появляется у 40-95% людей, которые злоупотребляют спиртным, страдают от заболевания и почти у половины пациентов патология имеет хроническую форму. Алкоголь прямо влияет на клетки и ткани поджелудочной железы, появляется выделение панкреатического сока, который оседает в протоках в виде пробок. За счет этого нарушается секреторная способность.
- Желчнокаменное заболевание. Не менее распространенная причина болезни, что провоцирует проблему в 40% случаев. Особенно ухудшается состояние в том случае, если появляются камни в желчном пузыре и его протоках. Как правило, подобный диагноз вызывает острое течение панкреатита.
- Злоупотребление сигаретами. Курение может повышать риск развитие болезни в сравнении с людьми, которые не курят.
- Гиперлипидемия. Данное состояние указывает на повышенную норму жиров в крови, что негативно сказывается на работе поджелудочной железы.
- Употребление медикаментозных средств. Как правило, обострение хронического панкреатита развивается при длительном или неправильном употреблении мощных препаратов, которые используются для лечения разных патологий.
- Травмы.
- Муковисцидоз.
- Ишемическое заболевание.
- Генетическая предрасположенность.
- Отравление организма сильными токсическими веществами и даже продуктами питания.
- Длительный застой выделений поджелудочной железы.
- Аутоиммунный панкреатит.
- Хирургические вмешательства на органах ЖКТ или эндоскопический метод диагностирования.
- Вирусные болезни.
- Психогенные факторы. К ним можно отнести частые стрессы, психологические травмы, эмоциональное напряжение, что вызывает нарушение в работе сосудов и протоков.
Определить точные причины обострения хронической фазы болезни может только врач, исходя из определенных анализов, симптомов человека.
Классификация
Общей классификации для хронического вида панкреатита не существует, но в медицине используется удобное разделение патологии, что создано в 1980 году. Оно делится на патологию по клиническому проявлению и происхождению. В первом случае выделяют:
- Рецидивирующую форму, которая периоды с резкими болями меняются на ремиссию.
- Болевой вид, что сопровождается постоянным болевым синдромом.
- Псевдоопухолевый – это хронический панкреатит, который имеет механическую желтуху.
- Латентная форма, что не проявляется характерными симптомами.
- Склерозирующий вид, как правило, не развивается самостоятельно, а считается причиной других видов хронического панкреатита. Сопровождается явной недостаточностью поджелудочной железы.
По происхождению болезнь классифицируют на первичную, которая бывает из-за злоупотребления спиртным, неправильным питанием или токсическим отравлением, а также вторичную или билиарную форму, то развивается на фоне других болезней.
Основные симптомы
Как правило, в начале развития хронического панкреатита характерных признаков не будет или общая клиническая картина очень слабая, может напоминать болезни других внутренних органов.
Хронический панкреатит в стадии обострения имеет выраженные симптомы, которые сложно не заметить. Среди них можно выделить 4 основных вида признаков:
- Болевой синдром.
- Диспепсические нарушения, которые связаны с работой ЖКТ и пищеварением.
- Внешнесекреторная недостаточность пораженного органа, которая вызвана недостатком ферментов, что выделяются поджелудочной. В таком случае продукты питания не могут перевариваться так, как нужно, начинается нарушение. Нарушается впитывания полезных веществ в кишечнике.
- Внутрисекреторная недостаточность, которая сопровождается недостатком инсулина, а также веществ, что участвуют в обменных процессах.
Болевой синдром
Как правило, в начале патологии у 30% людей почти нет никаких характерных признаков, но это не относится к обострениям.
Через некоторое время развития патологии появляются боли в верхней части брюшной полости, что длительное время может быть единственным симптомом.
При обострениях боли могут сохраняться несколько лет. Примерно через 3-10 лет появляется внешнесекреторная недостаточность, а также характерные есть симптомы.
До появления данного нарушения у части пациентов может быть ухудшение всасывание углеводов.
Болевой синдром под левым ребром довольно сильный, опоясывающий. Кроме того, симптом может перетекать под правое ребро.
Локализация болей будонотр6рн6он6гоорн6тгь7ет глубоко в брюшной полости и постоянно переходит то вверх-вниз, то в стороны.
Симптом будет развиваться примерно через час после трапезы, если во время еды употребляли жирные продукты.
Признак сохраняется на протяжении 1,5-3 часов. Еще может быть боль сфинктерная, которая начинается по причине изменения самого сфинктера.
Появляется синдром справа под ребрами, зачастую начинается в утреннее время после трапезы. Характер симптома острый, появляется после газированных напитков, спиртного и острого.
Диспепсические нарушения
Расстройства такого типа являются нормальным состоянием при панкреатите. У человека появляются сбои в работе органов ЖКТ, сам пищеварительный процесс будет сложным, нередко вызывает боли.
Среди основных нарушений, которые относятся к диспепсическим можно выделить:
- Рвоту, которая длительное время не проходит, а после нее не появляется улучшение состояния.
- Изжогу.
- Тошноту.
- Отрыжку.
- Нарушение стула в виде диареи.
- Снижение массы тела.
- Вздутие и газы.
Многие нарушения вызваны поражением органов ЖКТ, в частности поджелудочной железы. У пациентов часто развивается метеоризм, который вызван сбоями пищеварительной системы.
Диарея часто меняется запорами, а при развитии внешней секреторной недостаточность каловые массы становятся жирными.
Есть поздний симптом, что может появляться не всегда, который называют истинным панкреатическим поносом. Начинается сбой в тех случаях, если уже поражено 90% органа.
Для появления данного расстройства требуется более 10 лет течения патологии. Классический понос появляется при хронической форме болезни от 2 до 6 раз в сутки, средняя масса кала около 500 грамм, но может быть больше, исходя из рациона.
В каловых массах пациенты могут заметить не переваренные куски еды, жиры, а по цвету, фекалии будут серыми и маслянистыми, с резким неприятным запахом. Симптом зачастую появляется в течение часа после трапезы.
При обострении хронической формы панкреатита у многих людей происходит снижение массы тела, проблема начинается из-за следующих причин:
- Страх перед едой, поскольку после нее начинается появление неприятных симптомов, болей.
- Снижение аппетита.
- Нарушение всасывания полезных элементов в кишечнике, сбои обменных процессов.
- Потеря калорийности питания в результате появления диабета.
Очень редко у людей появляется недостаток витаминов, в результате которых развивается кровоизлияние под кожей, костные боли, ухудшение зрения.
К другим признакам обострения можно отнести механическую желтуху, которую можно определить по изменению цвета кожи, темной моче, осветлением каловых масс.
Симптомы в виде сухости в полости рта и жажды проявляются при появлении эндокринной недостаточности.
Основные признаки появляются довольно поздно, примерно через 15 лет после начала развития хронического панкреатита.
Диагностирование
Для подбора правильного лечения и определения степени тяжести хронической формы панкреатита в острой фазе потребуется сделать качественно диагностирование.
Врачи проводят сбор анализов, а результаты крови могут указывать на воспаление неспецифического характера. Также проводятся пробы на активность ферментов поджелудочной.
Дополнительно делают копрограмму, чтобы выявить жиры в каловых массах, которые будут в избытке, за счет этого можно определить ферментную недостаточность.
К другим способам для исследования входит:
- Дуоденорентгенография.
- УЗИ брюшной полости и поджелудочной.
- КТ и МРТ.
В дополнение врачи могут использовать метод рентгенографии. По результатам обследования назначается лечение.
Особенности лечения при обострениях
Стандартная схема лечения болезни в острой фазе может проводиться медикаментозными средствами, что относится к консервативной терапии или хирургическими способами лечения.
Подбор метода зависит от степени тяжести патологии, а также от возможных осложнений, которые есть.
Основные особенности лечения при хроническом панкреатите, включают несколько правил:
- Диетическое питание.
- Употребление медикаментозных средств.
- Прием народных средств.
- Оперативное лечение.
Питание очень важно при панкреатите и правило обязательно к использованию, пациентам надо следить за рационом, полностью отказаться от пищи, которая может раздражать поджелудочную железу.
Рекомендуется использовать диетический стол по Певзнеру №5п. В хронической фазе болезни потребуется, при ее обострении, строго запрещается пить спиртные напитки, а также кушать острое, жирное, кислое и соленое.
Если панкреатит дополняется сахарным диабетом, то диетическое питание должен корректировать лечащий врач, важно следить за продуктами, в которых есть сахар.
Медикаменты
Лечение хронической формы в стадии обострения проводится по аналогии с острым панкреатитом. Для этого используются препараты, которые могут устранять симптомы болезни.
В дополнение к этому используются средства от болей, улучшения работы пищеварительной системы, устранении интоксикации и воспалительных процессов.
Среди основных медикаментов, которые можно выделить:
- Спазмолитические препараты. В эту группу входит Но-шпа, Папаверин или Платифиллин.
- Лекарства для снижения желудочной секреции. Хорошие результаты дает лекарство Омез и его аналоги. Можно использовать ингибиторы протонной помпы, к примеру, Рабепразол, Ланзал, Нольпазу. Если активность ферментов очень высокая и резкая, то проводится введение лекарственных средств по вене.
- При обезвоживании по причине сильной рвоты или поноса врачи используют раствор Рингера и другие средства, что вводятся через вену.
Ферментные лекарства при обострении строго запрещены для лечения. Только через определенный промежуток времени их можно будет использовать, когда воспалительный процесс будет проходить.
Как показали исследования для помощи в работе пищеварительной системы можно использовать Панкреатин в дозировке и схеме, которую указывает лечащий доктор.
Хирургическое лечение
Основные показания на проведение оперативного лечения:
- Гнойные процессы.
- Обтурация проток для секрета желчного пузыря или поджелудочной.
- Стеноз сфинктера.
- Изменения в тканях поджелудочной.
- Кисты.
- Неэффективность консервативного лечения.
Пациентам после операции потребуется использовать 1-3 суток голодания, а также использование медикаментов, которые будут помогать организму, нормально работать и справляться с основными пищеварительными задачами.
Народные средства
В дополнение к любой схеме лечения можно использовать средства народной медицины на основе лекарственных трав, из которых делаются отвары или настои.
Они используются как дополнительная мера, которая может избавить от некоторых симптомов, улучшить аппетит, а также позволяет быстрее восстановиться.
Среди эффективных рецептов выделяют:
- Смешать по 1 ч.л. кукурузные рыльца, чистотел, корень одуванчика, фиалку и семечки аниса. В сбор добавляется 500 мл воды и отправляется все вариться на малом огне порядка 10 минут. Оставить напиток настояться, остыть, после фильтрации пить по 100 мл до начала трапезы. Такое лекарство принимать пока боли полностью не пройдут, кроме того, отвар улучшает работу и состояние поджелудочной железы.
- 3 листа золотого уса измельчить и добавить 750 мл воды. Поставить растение варить на протяжении четверти часа. После полного остывания отфильтровать жидкость и пить по 1 ст.л. Постепенно дозировку надо увеличивать до 150 мл за разовый прием.
Лечение обострений хронического панкреатита проводится только в комплексе. Для быстрого достижения результатов нужно использовать правильное питание, лекарственные и народные средства, исключение нагрузок.
Возможные осложнения
Осложнения хронического панкреатита могут иметь разные виды. К ранним формам относится:
- Кровотечение внутри организма, что появляется по причине разрыва или трещин полых частей ЖКТ.
- Желтуха, которая начинается при нарушении оттока желчи.
- Повышенное давление.
- Инфекционное заражение организма.
К системным осложнениям входит:
- Энцефалопатия.
- Недостаточность почек, легких или печени.
- ДВС-синдром.
По мере прогрессирования патологии могут быть другие виды осложнений, к примеру, диабет, раковые опухоли в поджелудочной, кровотечения пищевода.
Профилактика
Среди основных мер профилактики, которые позволяют исключить обострение уже развитой болезни, выделяют:
- Отказ или минимальное употребление спиртного.
- Контроль рациона, он должен быть сбалансированным, кушать надо дробно, стараться отказаться от вредных продуктов.
- Отказаться от курения.
- Следить за питьевым режимом, употребляя от 1,5 л жидкости в день.
- Пить витаминные комплексы, для поддержания организма.
- Своевременно проходить диагностику у доктора, чтобы определять нарушения в работе ЖКТ и других систем, а также вовремя проводить меры по устранению возможных проблем.
Важно соблюдать основные правила, которые указывает врач. Плановый осмотр при патологии должен проводиться каждый полгода. Рекоменду
Болезни пищеварительной системы в медицине часто диагностируются у людей разного возраста.
Нередко пациенты обращаются с характерными симптомами патологии, которая указывает на обострение хронического панкреатита.
Важно понимать, что заболевание собой представляет, какие причины и признаки обострения, а также методы для лечения и снятия основных симптомов.
Общая информация о болезни
Хронический панкреатит – это воспалительный процесс, который происходит долгое время в поджелудочной железе.
Заболевание постепенно меняется структуру клеток, появляется недостаточность органа, поэтому функции нарушаются. В группу риска попадает некоторая часть людей, среди которых:
- Любители вредной пищи, а именно жирной и жареной.
- Женщины, у которых есть холелитиаз.
- Пациенты с хроническим воспалением желчного пузыря.
- Люди, часто употребляющие спиртные напитки.
Хроническая форма болезни по статистике появляется в 5-10% всех случаев, среди возможных болезней пищеварительной системы.
Время от времени патология начинает рецидивировать, если питание нарушается или есть другие сопутствующие факторы. В таком случае начинается обострение хронического панкреатита.
Основные причины
Среди основных причин, по которым может случиться обострение болезни, выделяют:
- Спиртное. Такие напитки являются основной причиной развития панкреатита в хронической фазе. Заболевание появляется у 40-95% людей, которые злоупотребляют спиртным, страдают от заболевания и почти у половины пациентов патология имеет хроническую форму. Алкоголь прямо влияет на клетки и ткани поджелудочной железы, появляется выделение панкреатического сока, который оседает в протоках в виде пробок. За счет этого нарушается секреторная способность.
- Желчнокаменное заболевание. Не менее распространенная причина болезни, что провоцирует проблему в 40% случаев. Особенно ухудшается состояние в том случае, если появляются камни в желчном пузыре и его протоках. Как правило, подобный диагноз вызывает острое течение панкреатита.
- Злоупотребление сигаретами. Курение может повышать риск развитие болезни в сравнении с людьми, которые не курят.
- Гиперлипидемия. Данное состояние указывает на повышенную норму жиров в крови, что негативно сказывается на работе поджелудочной железы.
- Употребление медикаментозных средств. Как правило, обострение хронического панкреатита развивается при длительном или неправильном употреблении мощных препаратов, которые используются для лечения разных патологий.
- Травмы.
- Муковисцидоз.
- Ишемическое заболевание.
- Генетическая предрасположенность.
- Отравление организма сильными токсическими веществами и даже продуктами питания.
- Длительный застой выделений поджелудочной железы.
- Аутоиммунный панкреатит.
- Хирургические вмешательства на органах ЖКТ или эндоскопический метод диагностирования.
- Вирусные болезни.
- Психогенные факторы. К ним можно отнести частые стрессы, психологические травмы, эмоциональное напряжение, что вызывает нарушение в работе сосудов и протоков.
Определить точные причины обострения хронической фазы болезни может только врач, исходя из определенных анализов, симптомов человека.
Классификация
Общей классификации для хронического вида панкреатита не существует, но в медицине используется удобное разделение патологии, что создано в 1980 году.
Оно делится на патологию по клиническому проявлению и происхождению. В первом случае выделяют:
- Рецидивирующую форму, которая периоды с резкими болями меняются на ремиссию.
- Болевой вид, что сопровождается постоянным болевым синдромом.
- Псевдоопухолевый – это хронический панкреатит, который имеет механическую желтуху.
- Латентная форма, что не проявляется характерными симптомами.
- Склерозирующий вид, как правило, не развивается самостоятельно, а считается причиной других видов хронического панкреатита. Сопровождается явной недостаточностью поджелудочной железы.
По происхождению болезнь классифицируют на первичную, которая бывает из-за злоупотребления спиртным, неправильным питанием или токсическим отравлением, а также вторичную или билиарную форму, то развивается на фоне других болезней.
Основные симптомы
Как правило, в начале развития хронического панкреатита характерных признаков не будет или общая клиническая картина очень слабая, может напоминать болезни других внутренних органов.
Хронический панкреатит в стадии обострения имеет выраженные симптомы, которые сложно не заметить. Среди них можно выделить 4 основных вида признаков:
- Болевой синдром.
- Диспепсические нарушения, которые связаны с работой ЖКТ и пищеварением.
- Внешнесекреторная недостаточность пораженного органа, которая вызвана недостатком ферментов, что выделяются поджелудочной. В таком случае продукты питания не могут перевариваться так, как нужно, начинается нарушение. Нарушается впитывания полезных веществ в кишечнике.
- Внутрисекреторная недостаточность, которая сопровождается недостатком инсулина, а также веществ, что участвуют в обменных процессах.
Болевой синдром
Как правило, в начале патологии у 30% людей почти нет никаких характерных признаков, но это не относится к обострениям.
Через некоторое время развития патологии появляются боли в верхней части брюшной полости, что длительное время может быть единственным симптомом.
При обострениях боли могут сохраняться несколько лет. Примерно через 3-10 лет появляется внешнесекреторная недостаточность, а также характерные есть симптомы.
До появления данного нарушения у части пациентов может быть ухудшение всасывание углеводов.
Болевой синдром под левым ребром довольно сильный, опоясывающий. Кроме того, симптом может перетекать под правое ребро.
Локализация болей будет глубоко в брюшной полости и постоянно переходит то вверх-вниз, то в стороны.
Симптом будет развиваться примерно через час после трапезы, если во время еды употребляли жирные продукты.
Признак сохраняется на протяжении 1,5-3 часов. Еще может быть боль сфинктерная, которая начинается по причине изменения самого сфинктера.
Появляется синдром справа под ребрами, зачастую начинается в утреннее время после трапезы. Характер симптома острый, появляется после газированных напитков, спиртного и острого.
Диспепсические нарушения
Расстройства такого типа являются нормальным состоянием при панкреатите. У человека появляются сбои в работе органов ЖКТ, сам пищеварительный процесс будет сложным, нередко вызывает боли.
Среди основных нарушений, которые относятся к диспепсическим можно выделить:
- Рвоту, которая длительное время не проходит, а после нее не появляется улучшение состояния.
- Изжогу.
- Тошноту.
- Отрыжку.
- Нарушение стула в виде диареи.
- Снижение массы тела.
- Вздутие и газы.
Многие нарушения вызваны поражением органов ЖКТ, в частности поджелудочной железы. У пациентов часто развивается метеоризм, который вызван сбоями пищеварительной системы.
Диарея часто меняется запорами, а при развитии внешней секреторной недостаточность каловые массы становятся жирными.
Есть поздний симптом, что может появляться не всегда, который называют истинным панкреатическим поносом. Начинается сбой в тех случаях, если уже поражено 90% органа.
Для появления данного расстройства требуется более 10 лет течения патологии. Классический понос появляется при хронической форме болезни от 2 до 6 раз в сутки, средняя масса кала около 500 грамм, но может быть больше, исходя из рациона.
В каловых массах пациенты могут заметить не переваренные куски еды, жиры, а по цвету, фекалии будут серыми и маслянистыми, с резким неприятным запахом. Симптом зачастую появляется в течение часа после трапезы.
При обострении хронической формы панкреатита у многих людей происходит снижение массы тела, проблема начинается из-за следующих причин:
- Страх перед едой, поскольку после нее начинается появление неприятных симптомов, болей.
- Снижение аппетита.
- Нарушение всасывания полезных элементов в кишечнике, сбои обменных процессов.
- Потеря калорийности питания в результате появления диабета.
Очень редко у людей появляется недостаток витаминов, в результате которых развивается кровоизлияние под кожей, костные боли, ухудшение зрения.
К другим признакам обострения можно отнести механическую желтуху, которую можно определить по изменению цвета кожи, темной моче, осветлением каловых масс.
Симптомы в виде сухости в полости рта и жажды проявляются при появлении эндокринной недостаточности.
Основные признаки появляются довольно поздно, примерно через 15 лет после начала развития хронического панкреатита.
Диагностирование
Для подбора правильного лечения и определения степени тяжести хронической формы панкреатита в острой фазе потребуется сделать качественно диагностирование.
Врачи проводят сбор анализов, а результаты крови могут указывать на воспаление неспецифического характера. Также проводятся пробы на активность ферментов поджелудочной.
Дополнительно делают копрограмму, чтобы выявить жиры в каловых массах, которые будут в избытке, за счет этого можно определить ферментную недостаточность. К другим способам для исследования входит:
- Дуоденорентгенография.
- УЗИ брюшной полости и поджелудочной.
- КТ и МРТ.
В дополнение врачи могут использовать метод рентгенографии. По результатам обследования назначается лечение.
Особенности лечения при обострениях
Стандартная схема лечения болезни в острой фазе может проводиться медикаментозными средствами, что относится к консервативной терапии или хирургическими способами лечения.
Подбор метода зависит от степени тяжести патологии, а также от возможных осложнений, которые есть.
Основные особенности лечения при хроническом панкреатите, включают несколько правил:
- Диетическое питание.
- Употребление медикаментозных средств.
- Прием народных средств.
- Оперативное лечение.
Питание очень важно при панкреатите и правило обязательно к использованию, пациентам надо следить за рационом, полностью отказаться от пищи, которая может раздражать поджелудочную железу.
Рекомендуется использовать диетический стол по Певзнеру №5п. В хронической фазе болезни потребуется, при ее обострении, строго запрещается пить спиртные напитки, а также кушать острое, жирное, кислое и соленое.
Если панкреатит дополняется сахарным диабетом, то диетическое питание должен корректировать лечащий врач, важно следить за продуктами, в которых есть сахар.
Медикаменты
Лечение хронической формы в стадии обострения проводится по аналогии с острым панкреатитом.
Для этого используются препараты, которые могут устранять симптомы болезни. В дополнение к этому используются средства от болей, улучшения работы пищеварительной системы, устранении интоксикации и воспалительных процессов.
Среди основных медикаментов, которые можно выделить:
- Спазмолитические препараты. В эту группу входит Но-шпа, Папаверин или Платифиллин.
- Лекарства для снижения желудочной секреции. Хорошие результаты дает лекарство Омез и его аналоги. Можно использовать ингибиторы протонной помпы, к примеру, Рабепразол, Ланзал, Нольпазу. Если активность ферментов очень высокая и резкая, то проводится введение лекарственных средств по вене.
- При обезвоживании по причине сильной рвоты или поноса врачи используют раствор Рингера и другие средства, что вводятся через вену.
Ферментные лекарства при обострении строго запрещены для лечения. Только через определенный промежуток времени их можно будет использовать, когда воспалительный процесс будет проходить.
Как показали исследования для помощи в работе пищеварительной системы можно использовать Панкреатин в дозировке и схеме, которую указывает лечащий доктор.
Хирургическое лечение
Основные показания на проведение оперативного лечения:
- Гнойные процессы.
- Обтурация проток для секрета желчного пузыря или поджелудочной.
- Стеноз сфинктера.
- Изменения в тканях поджелудочной.
- Кисты.
- Неэффективность консервативного лечения.
Пациентам после операции потребуется использовать 1-3 суток голодания, а также использование медикаментов, которые будут помогать организму, нормально работать и справляться с основными пищеварительными задачами.
Народные средства
В дополнение к любой схеме лечения можно использовать средства народной медицины на основе лекарственных трав, из которых делаются отвары или настои.
Они используются как дополнительная мера, которая может избавить от некоторых симптомов, улучшить аппетит, а также позволяет быстрее восстановиться.
Среди эффективных рецептов выделяют:
- Смешать по 1 ч.л. кукурузные рыльца, чистотел, корень одуванчика, фиалку и семечки аниса. В сбор добавляется 500 мл воды и отправляется все вариться на малом огне порядка 10 минут. Оставить напиток настояться, остыть, после фильтрации пить по 100 мл до начала трапезы. Такое лекарство принимать пока боли полностью не пройдут, кроме того, отвар улучшает работу и состояние поджелудочной железы.
- 3 листа золотого уса измельчить и добавить 750 мл воды. Поставить растение варить на протяжении четверти часа. После полного остывания отфильтровать жидкость и пить по 1 ст.л. Постепенно дозировку надо увеличивать до 150 мл за разовый прием.
Лечение обострений хронического панкреатита проводится только в комплексе. Для быстрого достижения результатов нужно использовать правильное питание, лекарственные и народные средства, исключение нагрузок.
Возможные осложнения
Осложнения хронического панкреатита могут иметь разные виды. К ранним формам относится:
- Кровотечение внутри организма, что появляется по причине разрыва или трещин полых частей ЖКТ.
- Желтуха, которая начинается при нарушении оттока желчи.
- Повышенное давление.
- Инфекционное заражение организма.
К системным осложнениям входит:
- Энцефалопатия.
- Недостаточность почек, легких или печени.
- ДВС-синдром.
По мере прогрессирования патологии могут быть другие виды осложнений, к примеру, диабет, раковые опухоли в поджелудочной, кровотечения пищевода.
Профилактика
Среди основных мер профилактики, которые позволяют исключить обострение уже развитой болезни, выделяют:
- Отказ или минимальное употребление спиртного.
- Контроль рациона, он должен быть сбалансированным, кушать надо дробно, стараться отказаться от вредных продуктов.
- Отказаться от курения.
- Следить за питьевым режимом, употребляя от 1,5 л жидкости в день.
- Пить витаминные комплексы, для поддержания организма.
- Своевременно проходить диагностику у доктора, чтобы определять нарушения в работе ЖКТ и других систем, а также вовремя проводить меры по устранению возможных проблем.
Важно соблюдать основные правила, которые указывает врач. Плановый осмотр при патологии должен проводиться каждый полгода.
Рекомендуется чаще посещать санатории для восстановления здоровья.
