Операция на желчный пузырь
При заболеваниях желчного пузыря нередко одним из методов лечения будет хирургическое вмешательство, которое подразумевает удаление органа.
В медицине процедуру называют холецистэктомией. Операция на желчный пузырь проводится только в определенных случаях, поэтому надо знать основные показания, противопоказания, а также как жить без органа.
Содержание:
Показания для операции
У здорового человека, с нормальной работой желчного пузыря происходит скапливание желчи, которая в дальнейшем используется для пищеварительной работы.
Если появляются воспаления и другие болезни на органе, то он имеет патологические изменения, приносить много проблем и дискомфорта. Основные симптомы болезни таковы:
- Боль в правом подреберье.
- Нарушение функций поджелудочной железы.
- Ухудшение общего состояния.
- Диспепсические расстройства.
Если заболевания желчного переходят в хроническую фазу, то высока вероятность инфекционного заражения.
Первые несколько месяцев после операции человеку нужно правильно питаться, чтобы организм смог привыкнуть к работе без органа.
Через полгода-год пациенты восстанавливаются и могут возвращаться к привычному образу жизни, даже если желчный пузырь удален.
В ходе операции протоки для желчи сохраняются, за счет чего организм может адаптироваться к новым условиям и продолжать нормально работать.
Операция на желчном пузыре имеет следующие показания:
- Холецистит в острой форме, который может вызывать разрыв стенок желчного пузыря и попадание желчи в брюшную полость. В таком случае высокий риск появления перитонита, может быть некроз органа, заражение крови и летальный исход.
- Желчнокаменное заболевание, что очень опасно при наличии колика. Операция может проводиться, если есть большое количество камней, а их размеры превышают 2 см.
- Холестероз пузыря, при котором появляется большое скопление холестерина внутри органа. Очень опасное заболевание при наличии желчнокаменной патологии.
- Полипы, размеры которых более 1 см или есть сосудистая ножка.
- Нарушение работы желчного пузыря, что дополняется болями и не поддается лечению медикаментозными средствами.
Кроме изучения показаний, важно понимать противопоказания на проведение операции. Операция на удаление органа не проводится, если она запланированная и есть такие заболевания:
- Недостаточность сердца, легких или почек.
- Аритмия мерцательного вида.
- Плохая свертываемость крови.
Кроме того, плановые операции запрещается проводить во время беременности, при заражении организма инфекциями или наличии большой грыжи брюшной полости.
Если желчный пузырь надо удалять в экстренных случаях, то противопоказания могут не учитываться как основной фактор, поскольку задачей докторов будет спасение жизни больного.
Виды и особенности операций
Удаление желчного пузыря может проводиться различными методами. Среди основных из них выделяют:
- Классический способ, когда проводится разрез живота, удаляется орган.
- Малоинвазивный метод, что называют лапароскопией.
Выбор способа удаления органа определяет врач, исходя из состояния человека, а также самой болезни пузыря. Оба вида проводятся под наркозом.
Открытая операция
Для проведения хирургии врачи делают разрез в средине живота или несколько надрезов брюшной полости под ребрами.
Открытый вариант дает возможность оценить медикам состояние желчного пузыря и других органов, протоков. С таким методом врач может выявить осложнения и другие нарушения.
Показано такое лечение, если появляется перитонит, а также есть тяжелые поражения протоков. К минусам хирургического лечения можно отнести травматичность, а также длительный период восстановления.
После операции остается большой шрам на теле, могут появляться определенные осложнения, которые проявляются в нарушенной работе кишечника, других внутренних органов.
Процедура по удалению желчного пузыря открытым методом такова:
- Врач делает разрез брюшной полости, проводит детальный осмотр пораженных и близлежащих тканей и органов.
- Далее, проводится перевязка артерий, протока.
- Удаляется и извлекается сам орган.
- Накладывает дренаж, если в этом есть необходимость, после чего рана зашивается.
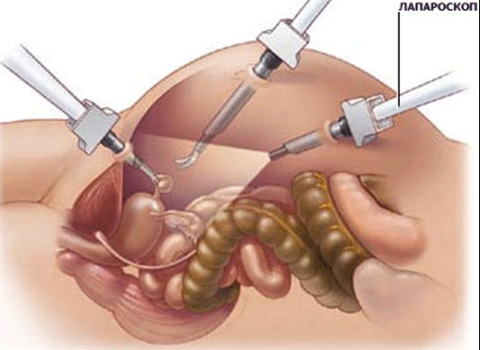
Лапароскопический метод
Такой вид удаления в современной медицине используется все чаще и является отличной альтернативой открытому виду.
Назначается методика при холецистите в хронической фазе, а также при воспалительном процессе.
Достоинством такой операции можно считать минимальное нанесение травм, малые сроки реабилитации и восстановления, а также минимальные боли после лечения.
Пациенты могут максимально быстро вернуть к привычной жизни. Процедура выполнения лапароскопического удаления желчного пузыря такова:
- Врач делает несколько проколов в области живота, после чего вводятся специальные инструменты, среди которых есть зонд с камерой, для оценки состояния внутренней полости. Вся информация выводится на монитор.
- При помощи другого оборудования в живот напускается углекислый газ, чтобы расширить стенки живота. Это позволяет обеспечить нормальный доступ к органу.
- Проводится клипирование протока и артерий.
- Удаляется желчный пузырь, а все проколы живота зашиваются.
Длительность данного метода не занимает больше часа, но в редких случаях операция может проводиться до 2 часов, если есть осложнения и поражены близлежащие области.
При наличии камней в пузыре, проводится изначально их дробление, чтобы доставать удаленный орган было легче.
Нередко в конце операции доктор ставит дренаж, чтобы улучшить отток желчи и других жидкостей. Это исключает застойные процессы.
Холецистэктомия минидоступом
Лапароскопия проводится не всегда, у нее есть ряд противопоказаний, поэтому доктора используют и другие методы для удаления желчного пузыря.
Среди них есть еще одна малоинвазивная процедура под названием холецистэктомия минидоступом. Такая операция считается средним между открытым видом и лапароскопией.
Процедура по удаления имеет аналогичный алгоритм, как и при других видах операции:
- Проводится надрез тканей для доступа к желчному.
- Перевязываются артерии и протока.
- Удаляется пораженная часть.
- Накладываются швы.
Основное отличие от других методик – минимальный разрез живота в виде дуги, который составляет от 3 до 7 см в длину.
Такой разрез не делает больших травм для тканей, но позволяет обеспечить нормальный доступ к пораженному органу.
Данный вид лечения показан при наличии больших спаек, воспалительном процессе, когда нет возможности ввести газ в полость живота, а также в тех случаях, когда нельзя делать лапароскопию, а в открытом виде операции нет потребности.
После удаления органа пациенту надо оставаться в стационаре на протяжении 5 суток, что дольше, чем при лапароскопии и меньше чем при открытом удалении. Реабилитация проходит быстрее и проще для пациента.
Каждый человек, что попадает под удаление желчного, желает, чтобы операция проводилась малоинвазивными методами, а процесс восстановления был максимально коротким.
Выбирать методику может только врач, а сказать какой именно способ будет лучше очень сложно.
К примеру, при серьезных осложнениях, сильном воспалении потребуется полостная операция. В других случаях могут использоваться иные методики.
Подготовка к удалению
Для получения эффективного результата, важно подготовиться к удалению желчного пузыря и пройти комплексное диагностирование всего организма. Для этого нужно использовать такие правила:
- Сдать кровь и мочу для проведения анализа, определения гепатита и других возможных болезней. Определяется группа крови.
- Проводится коагулограмма.
- Выполняется УЗИ брюшной полости.
- ЭКГ, рентгенография.
Некоторым больным потребуется пройти обследование у узконаправленных докторов, к примеру, гастроэнтеролога, кардиолога.
Все болезни в тяжелой форме должны быть компенсированными, проблемы с давлением надо нормализовать.
Перед операцией надо использовать правильное питание, а за 8 часов до удаления органа полностью отказаться от пищи и напитков.
Вечером и утром перед удалением делается клизма для очищения. Утром нужно принять душ.
Если потребуется выполнять удаление пузыря в срочном порядке, но на подготовительные процедуры отводится существенно меньше время.
Доктор просто делает УЗИ, использует общие методы обследования, а на весь процесс не должно уходить более 2 часов.
Восстановление
После удаления желчного пузыря открытым методом, пациенту надо находиться в больнице около 2 недель, причем швы можно снимать через неделю.
Если использовалась лапароскопия, то пациенты уходят из больницы максимум на 4 сутки. Работоспособность нормализуется на протяжении 2 месяцев после открытой операции и через 20 дней после лапароскопии.
Через сутки после операции доктора убирают дренаж, если он использовался. Раны до момента удаления швов надо обрабатывать каждый день.
Через 5 часов после лечения запрещено использовать воду, еду, пациент должен просто лежать.
Через 6 часов можно аккуратно вставать с кровати, но могут появляться обмороки и сильное головокружение, как результат анестезии.
Боли появляются довольно часто, их интенсивность разная, в зависимости от вида операции. Такое состояние нормальное и будет проходить по мере заживления ран.
Для устранения неприятного последствия используют анальгетики и спазмолики. После лапароскопии боли можно терпеть, поскольку их интенсивность довольно мала.
Через сутки можно начинать ходить по палате, а также пить воду и кушать легкие продукты и блюда. Очень важно придерживаться правильного питания.
Первые 4-5 дней надо использовать только каши, первые блюда на 2 овощном бульоне, а также пюре, кисломолочные продукты, вареное диетическое мясо.
Строго запрещается употреблять крепкий чай, кофе, спиртное, сладости, жирные и жареные блюда.
Поскольку желчного пузыря больше нет, негде собираться желчи, то пищеварительная система изначально будет работать со сбоями, а для адаптации и восстановления надо использовать основные принципы диетического стола №5.
Среди запрещенных продуктов можно выделить:
- Жирные сорта мяса и рыбы.
- Жареные продукты.
- Копчения в любом виде, соления, полуфабрикаты, маринованные продукты.
- Специи, пряности.
- Консервы, маринады.
- Яйца в больших количествах, особенно желтки.
- Овощи, в которых есть эфирные масла, щавелевая кислота.
- Кислые виды фруктов, цитрусовые.
Рекомендуется применять пищу по 5-7 раз на протяжении суток. Разовая норма продуктов составляет 200-300 грамм.
Обязательно следить за питьевым режимом, нормой будет 1,5-2 л в сутки, но может потребоваться и больше. Готовить продукты надо на пару, варить или тушить.
Если врач разрешит и в этом будет потребность, то можно использовать лекарственные травы, что могут оказывать желчегонное действие.
Отлично подойдут рыльца кукурузы, шиповник. Улучшить работу пищеварительной системы могут лекарства ферментного вида, к примеру, Мезим, Фестал и другие.
Придерживаться правильного питания надо на протяжении 2 месяцев, в некоторых случаях около года или на протяжении всего остатка жизни.
Основные ограничения накладываются только на первый месяц после операции, а потом человек может постепенно возвращаться к привычным делам.
Меню можно расширять, но вводить привычные продукты надо в малом количестве и медленно.
Не рекомендуется сразу заниматься спортом и другими видами активности. Первый месяц не нужно подымать вес более 3 кг, а также не делать тренировки, где задействован пресс.
Если врач назначает дополнительное лечение медикаментами, то их надо использовать, чтобы улучшить свое состояние.
Самыми лучшими отзывами обладает лапароскопия, поскольку пациенты за 1-2 дня начинают нормально себя ощущать, могут ходить, а послеоперационных симптомов почти нет.
Если операция проводится в экстренных случаях, чтобы спасти жизнь человека, то она будет бесплатной. В остальных случаях за хирургию надо платить.
Примерная стоимость лапароскопии составляет 50-70 тыс. рублей. Если орган сохраняется, но из него убираются камни, то стоимость немного снижается.
