Панкреатит реактивный
Острое асептическое воспаление поджелудочной, развивающееся наряду с патологией всего ЖКТ, называется панкреатит реактивный.
Он характеризуется резким ухудшением симптомов, усилением опоясывающих болей во всех отведениях живота, появлением лихорадки и показателей общего отравления.
Диагностируется панкреатит реактивной природы сбором анамнеза, физикальным осмотром пациента, рентгеновским обследованием, УЗИ и ЭГДС.
Терапия предполагается консервативная, с основой на диете № 5-п, с приемом обезболивающего лекарства, анальгетиков, ферментарных препаратов.
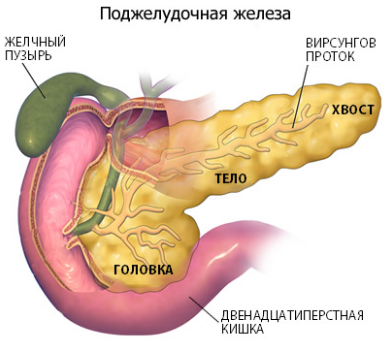
Содержание:
Панкреатит реактивный
Панкреатит реактивной природы – это характерный ответ ПЖ на любую патологию пищеварительного тракта.
Острыми, резкими болями поджелудочная реагирует на резкие изменения в рационе питания, на пищевое отравление, на перегрузку желудка.
Половина зафиксированных случаев высокой реактивного состояния ПЖ обусловлены желчекаменной болезнью.
Статистика отмечает, что часто болеют представительницы женской половины человечества. Панкреатит реактивный – вторичное поражение ПЖ, он формируется из-за болезни органов ЖКТ, их системных заболеваний, общих отравлений.
Отличительная черта этого заболевания – резкое начало болезни после проникновения в организм фактора-провокатора, и быстрый спад симптомов сразу же с началом терапии, с переходом на строгое диетическое питание.
Причины реактивного панкреатита
Причинами панкреатита реактивной природы становятся болезни органов и путей ЖКТ, холецистит калькулезного типа, гастрит хронической формы, дискинезии систем, инфекции в кишечнике, глистные инвазии.
Основа патогенеза – ранняя активизация ферментного синтеза ПЖ, что повреждает ткани паренхимы.
Частой причиной застоя панкреатического секрета протоках ПЖ становится холелитиаз. При образовании камней меньше 4 мм они раздражают ткани стенок, вызывают спазмирование гладкой мускулатуры протока.
Если спазмирование происходит постоянно, на тканях холедоха развиваются стриктуры, образуется стеноз всех тканей. Зачастую этот процесс приводит к полной обтюрации протоков конкрементами крупных размеров, тогда образуется осложненный застой секрета.
Риски формирования панкреатита реактивной природы существенно повышается, если у человека ранее диагностированы холелитиаз, гастродуоденит, язва желудка.
При язве 12-перстной кишки происходит рефлекторный заброс кишечных соков в протоки ПЖ, из-за чего несвоевременно активируется ферментация ПЖ, и она собственными соками разъедает ткани паренхимы.
На этом фоне активизируются биохимические процессы, регулирующие противостояние воспалению, но элементы разложения ферментов и соков проникают в кровь, из-за чего в ПЖ развиваются процессы интоксикации.
Специалистам интересен реактивный панкреатит, симптомы и лечение при которых дадут положительную динамику, эффективный результат.
Проявление реактивного панкреатита
Клиническая картина панкреатита реактивной природы стремительно направляется в сторону ухудшения.
За несколько часов от контакта с провоцирующим этиологическим агентом в организме человека развивается резкое ухудшение состояния.
Так как панкреатит – зачастую только вторичная патология, то резко обостряются признаки главной болезни.
Главное проявление:
- боль опоясывающего типа, начинается сверху живота, переходит в подреберья, распространяется на спину, под лопатки;
- повышается метеоризм;
- появляются мучительные изжога, отрыжка;
- проявляются явления диспепсии.
Рвотные массы обычно содержат слизь и примеси желчи. Рвота вызывает высокое внутрибрюшное и внутрипротоковое давление, из-за чего болезненные симптомы после рвоты не ослабевают, а усиливаются.
Реактивный панкреатит, симптомы и лечение уже отлично известны врачам-гастроэнтерологам, поддается медикаментозному воздействию на раннем этапе, если пациент своевременно приходит к врачу.
От приступа к приступу симптомы все усложняются, становятся тяжелее, и тогда вылечить панкреатит реактивной этиологии будет намного тяжелее и специалистам, и самому пациенту.
Самочувствие человека ухудшается из-за массового проникновения ферментарных элементов в кровеносное русло.
Именно от этого появляются симптомы общей интоксикации, до субфебрильных значений может повыситься температура, бледнеет кожа, повышается пульс и АД.
Человеку с панкреатитом в острой форме рекомендуется госпитализация.
Диагностические мероприятия при реактивном панкреатите
При появлении первых признаков панкреатита реактивной этиологии требуется начинать тщательное обследование.
Диагностика включает:
- анализы клинического и биохимического характера;
- коагулограмму;
- проверку показателей наличия ферментарных частиц в крови и моче;
- изучение показателей эластазы в крови.
Обычно в таком состоянии в анализах у человека превышаются нормы амилазы, трипсина, эластазы крови.
Эти показатели держатся первые несколько дней болезни. На этом этапе показательным является физикальный осмотр пациента, где врач видит тахикардию, повышение АД, пастозные кожные покровы.
При пальпации живот отвечает повышенными болями в его верхней части, особенно углу под левым ребром. Видно небольшое вздутие, но живот поддается пальпации, не показывает раздражения брюшины.
Проводится обзорное УЗИ брюшной полости, прицельно изучается состояние ПЖ, желчных путей. УЗИ сегодня – самый безопасный и наиболее информативный метод диагностики.
УЗИ показывает мелкие конкременты, песок в желчном протоке, отечность, увеличение анатомических параметров ПЖ.
Эндоскопический метод холангиопанкреатографии используется по показаниям, когда предыдущее обследование подтверждает, что протоки закупорены конкрементами.
Эндоскоп в своей конструкции имеет подсветку, записывающую камеру, рабочий канал.
Посредством рабочего канала в обследуемый орган врач вводит необходимые инструменты, чтобы взять на биопсию кусочки тканей, вывести застоявшуюся жидкость.
Фиброэзофагогастродуоденоскопия проводится с использованием местного или общего наркоза, для определения степени поражения тканей воспалением. Одновременно решается вопрос о необходимости проведения биопсии.
Чтобы уточнить диагноз, детально визуализировать очаг патологии, проводится обзорное изучение брюшной полости на рентгенографии, на КТ.
Улучшает картинку с КТ внутривенное введение контрастного препарата. Проводится МСКТ органов брюшной полости.
Если данные методы обследования доказывают, что в наличии обтурация холедоха конкрементами, это является строгими показаниями для проведения эндоскопической РХПГ и холедохоскопии.
При использовании метода ЭРХПГ пациенту вводят контрастное вещество, что дает более четкую картинку на рентгеновских снимках.
Сегодня эти сложные обследования успешно заменяет МРТ ПЖ и желчновыводящих каналов. Она визуализирует конкременты в нескольких проекциях, определяет их размеры, положение в протоке.
Проведение ангиографии чревного ствола требуется, чтобы подтвердить повышение васкуляризации тканей ПЖ.
Острый период требует проведения всем пациентам эзофагогастродуоденоскопии, она показывает наличие сопутствующих патологий.
Когда диагностические мероприятия затруднены, врач проводит лапароскопическое исследование.
После диагностики, а иногда одновременно с нею, врачи уже назначают лечение реактивного панкреатита.
Лечение реактивного панкреатита
Цель врачебных назначений – купировать в первую очередь боли, снять отечность при воспалительных процессах в ПЖ.
Важно оперативно снять симптомы общего отравления, восстановить секрецию панкреатина. Успешно проходят терапевтические мероприятия, когда сначала устраняется фактор этиологии основного заболевания. Лечение реактивного панкреатита у взрослых определяется врачами по интенсивности протекания патологии ПЖ.
Острый этап панкреатита реактивного течения требует лечебного голодания 1-2 дня. В эти дни можно пить воду и настои лекарственных трав.
Легкое течение болезни голодания не требует, но важно следовать диете № 5-п, насыщенной углеводами, с исключением белков и жира.
Цель диеты – создать полный покой ПЖ, чтобы существенно снизился синтез панкреатического секрета.
Питание требуется дробное, с измельченной пищей, небольшими порциями. Чтобы снять интоксикацию организма, важно много пить.
Продолжительность соблюдения диетического питания оценивается по индивидуальному течению болезни у каждого пациента.
Врач оценивает уровень повреждения органа, самочувствие пациента. В конкретных ситуациях диету потребуется соблюдать всю жизнь.
Употреблять алкоголь и курить пациентам после восстановления от болезни реактивным панкреатитом, запрещается навсегда.
В соответствии с симптомами, проявляющимися у взрослых, врач назначит лечение панкреатита реактивной этиологии.
Это будут Панкреатин, Фестал, Мезим, Креон – заменители ферментов, при необходимости будет назначено обезболивающее лекарство в инъекциях.
Тяжелое протекание болезни требует применения наркотических анальгетиков, чтобы устранить сильные спастические боли.
В стационарном лечении используются Трамалгон, Баралгин, Ибупрофен. Внутривенные капельницы проводятся, чтобы снять признаки интоксикации.
В конкретно обусловленном течении болезни назначается курс антибиотика, обычно это Гентамицин.
Легкое течение болезни позволяет снимать спазмы нестероидными противовоспалительными спазмолитиками, это Дротаверин, Спазмалгин, Платифиллин, Но-Шпа, Найз.
По показаниям назначаются средства, снижающие метеоризм, Эспумизан. Если острое течение панкреатита реактивной природы осложняется наличием холелитиаза, специалист проведет эндоскопическое удаление конкрементов.
Как лекарственная терапия, используются блокаторы протонной помпы. Это необходимо, если есть сопутствующие заболевания, связанные с гиперсекрецией. Здесь врачи применяют Эманеру, Омез, Нольпазу.
Это лекарства, замедляющие синтез соляной кислоты, снижающие нагрузку на ПЖ.
Когда основной диагноз – язва желудка, обязательно назначаются лекарства антибактериального действия, стимулирующие восстановление внутренних слизистых оболочек, имеющих достаточно сложную структуру.
Тяжелое развитие патологии требует незамедлительного хирургического вмешательства.
Оперативное лечение используется и в ситуации, когда появляется дополнительная патология, осложнение основного заболевания, резко ухудшающая состояние пациента.
Если диагностируется калькулезный холецистит, спровоцированный панкреатитом реактивной этиологии, хирурги удаляют орган.
Если доказано диагностикой, что конкременты закупоривают протоки, специалисты также выбирают хирургическое лечение.
Возможные осложнения
Когда пациент не придерживается рекомендаций гастроэнтеролога, развиваются осложнения.
Острое течение болезни чревато серьезными осложнениями, часто заканчивающимися летальным исходом.
Опасные осложнения:
- шок эндотоксинового типа;
- воспаление брюшной полости;
- абсцессы, флегмоны;
- свищи в панкреатических протоках и холедохе;
- некроз на смежных органах.
Поэтому при постановке диагноза «воспаление поджелудочной железы» врачи стремятся сразу же начинать терапевтические мероприятия. Без лечения воспаление вызывает в тканях необратимые изменения.
Возможность лечения средствами народной медицины
Есть множество народных способов лечения реактивного воспаления ПЖ. Они, как и общая терапевтическая практика, направлены на купирование болевого симптома, избавление от воспалительных процессов, восстановление нормальных функций органа.
Каждое из средств народной медицины должно получить одобрение врача к использованию.
Наиболее используемые средства:
- Аптечный сбор № 1. В нем перемешаны травы ромашки, мяты, ягоды боярышника, семена укропа. Способ приготовления: 10 г сбора залить 1 стак. кипящей воды, держать кипящим на пару ½ часа, накрыть посуду, тепло укутать полотенцами, оставить до естественного остывания. Затем процедить, пить по 100 мл 2 р. в день, строго до еды. На завтра не оставлять, каждый день готовить свежий отвар.
- Аптечный сбор № 2. В нем собраны трава зверобоя, спорыша, березовые листья, кукурузные рыльца в пропорции 1:1:2:2. Способ приготовления: 20 г сбора залить 400 мл кипящей воды, держать кипящим на пару еще ½ часа, плотно накрыть посуду, тепло укутать. Дать остыть естественным образом. Затем процедить, пить по 100 мл 4 р. в день, обязательно перед едой.
- Смесь свежих соков. Способ приготовления: свежеотжатый сок моркови и картофеля смешать в равных объемах, добавить 5 мл оливкового масла, пить 4 р. в день, каждый раз готовить свежий сок.
- Ромашковый чай. Способ приготовления. На 500 мл кипятка взять 1 ст. л. сухой ромашки. Заваривать как чай, пить 3 р. в день как чай. Он уменьшает воспаление, снимает боли.
- Водный настой прополиса. Успокаивает ПЖ, принимать следует натощак, за ½ часа до завтрака. Пить только при отсутствии острых болей.
- Овсяный кисель. Снимает воспаление в ПЖ. Способ приготовления: 50 г овсяных хлопьев, залить 300 мл холодной профильтрованной воды. Оставить настаиваться на ночь. Утром есть вместо первого завтрака.
Длительность приема лечебных травяных снадобий зависит от самочувствия пациента. Если народные средства помогают пациенту, его можно повторять курсами, по назначению врача, как лечение, и как профилактика корректной работы ПЖ.
