Боль внизу живота
 Многие хоть раз в жизни испытывали боль внизу живота. Болезненность в животе может быть разной по характеру: тянущей, острой, ноющей, тупой и т.д.
Многие хоть раз в жизни испытывали боль внизу живота. Болезненность в животе может быть разной по характеру: тянущей, острой, ноющей, тупой и т.д.
Также она отличается по продолжительности и локализации. В зависимости от характера болевого синдрома можно понять, какой процесс стал причиной дискомфорта в животе.
В этой книге мы разберем подробно возможные причины боли внизу живота, рассмотрим методы диагностики и лечения вероятных заболеваний органов брюшной полости и малого таза.
Содержание:
- 1 Причины
- 2 К какому врачу обратиться
- 3 Обследование
- 4 Лечение
- 5 Заключение
Причины
Что может стать причиной боли внизу живота? Патологический процесс при такой локализации болезненности может затрагивать как органы брюшной полости, так и малого таза.
Особенно внимательно к болевому синдрому в нижних отделах живота нужно отнестись женщинам. Давайте рассмотрим наиболее вероятные причины развития болей внизу живота.
Аппендицит
Аппендицит – это воспаление червеобразного отростка слепой кишки. Главный симптом – боль внизу живота, справа. Болевой синдром чаще появляется в ночное время суток, среди полного здоровья.
Иногда может возникнуть в послеобеденное время или ближе к вечеру. Сначала болезненность локализуется в эпигастрии (в области пупка и на 2-3 см выше него), реже – в левой половине живота.
Через некоторое время боль перемещается в правую подвздошную область (находится между нижними ребрами и тазовыми костями, похожа на впадину).
Болевой синдром постоянный и может быть разной интенсивности (слабым, сильным, умеренным). Однако для аппендицита нестерпимые боли не характерны.
Также для этой острой хирургической патологии характерны тошнота и рвота (не более 3 раз у взрослых), поносы или запоры, повышение температуры тела до 37-38,5 °С.
Гастродуоденит
Гастродуоденит – это воспаление слизистой оболочки двенадцатиперстной кишки и пилорического отдела желудка. Эта патология больше характерна для детей и молодых людей. У взрослых впервые ее выявляют редко.
Основным симптомом заболевания является боль. Она может локализоваться внизу живота, слева, и «отдавать» в левое подреберье, левую половину грудной клетки, левую руку. Боль связана с приемом пищи.
То есть, пациент жалуется на возникновение болевых ощущений в животе, которые проходят после еды.
Но болевой синдром может проявить себя либо ночью («ночные боли»), либо натощак, утром («голодные боли»). Также существуют «поздние боли», которые появляются через 2- 3 часа после еды.
Также для этой патологии характерны другие симптомы: изжога, слабость, запор или диарея, горечь во рту, отрыжка, бледность кожи, метеоризм, нарушение сна, снижение аппетита, рвота, частые головные боли, низкое давление.
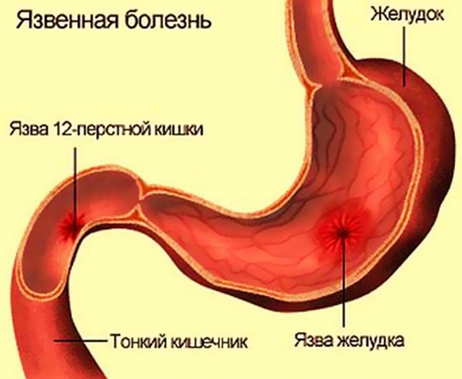
Язвенная болезнь желудка и двенадцатиперстной кишки
Язва желудка или двенадцатиперстной кишки – это дефект слизистой (иногда и подслизистой) оболочки, который формируется при нарушении равновесия между факторами защиты (слизь, бикарбонаты, плотные соединения между клетками, кровообращение) и факторами агрессии (соляная кислота, гастрин, гистамин, бактерия Хеликобактер пилори).
Основная жалоба при язве – боль. Она может локализоваться, в том числе, внизу живота. Пациенты характеризуют ее как режущую, ноющую или жгучую.
Стоит отметить, что язвенному дефекту присуща периодичность болевого синдрома. То есть, болезненность то проходит, то появляется вновь. Кроме того, такая симптоматика отмечается, преимущественно, осенью и весной.
Для болевого синдрома при язве характерна связь с приемом пищи. Ранняя болезненность возникает вскоре после еды. Если у вас именно такая симптоматика, то дефект расположен в желудке.
Также различают поздние и ночные боли (через 1,5-3 часа после еды).
Для язвенной болезни характерны изжога, отрыжка, похудание и рвота.
Кишечная непроходимость
Помимо болей в животе, пациенты жалуются на отсутствие стула и газов, вздутие живота и рвоту. Иногда в стуле присутствует кровь. В некоторых случаях появляется лихорадка. При ощупывании живота возникает резкая боль.
Заболевание развивается постепенно. Характерны эпизоды болей в животе, метеоризм.
Панкреатит
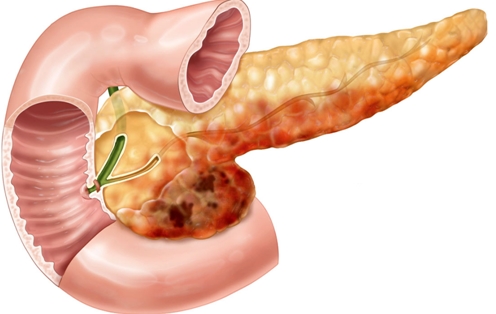
Панкреатит – это воспаление поджелудочной железы, которое приводит к необратимым изменениям в органе.
При панкреатите боль может распространяться на низ живота. Болезненность «отдает» в спину и становится сильнее после еды. Болевой синдром стихает после принятия положения сидя или при наклоне туловища вперед.
Для заболевания характерно рецидивирование болей, с короткими приступами, длительностью до 10 суток. В некоторых случаях боль носит постоянный характер.
Также при обострении патологии пациенты могут жаловаться на жирный, зловонный кал, который выделяется в больших количествах и плохо смывается с унитаза.
Характерны похудение, вздутие живота, тошнота, рвота, не приносящая облегчения. Часто беспокоит диарея, чередующаяся с запорами.
В некоторых случаях возникает желтушность склер и кожи, сухость кожных покровов.
На теле обнаруживаются высыпания красного цвета, которые не исчезаю при надавливании.
При значительном поражении железы развиваются признаки сахарного диабета (сухость во рту, частое и обильное мочеиспускание, ухудшение зрения, медленное заживание повреждений кожи, слабость и утомляемость, «ползанье мурашек» в конечностях).
Отравление
Отравление – это реакция организма в ответ на введение ядовитого вещества или токсина. Процесс может развиться при употреблении несвежей пищи или попадании в организма ядовитых веществ.
Больные при отравлении жалуются на боль внизу живота, отрыжку, тошноту, рвоту. В рвотных массах содержится не успевшая перевариться пища, слизь.
Пациент ощущает привкус желчи и кислоты. Могут беспокоить изжога, неприятный вкус во рту, головокружение, слабость, головная боль, слюнотечение.
В тяжелых случаях наблюдается потеря сознания и нарушение сердечной деятельности и дыхания.
Желчнокаменная болезнь и холецистит
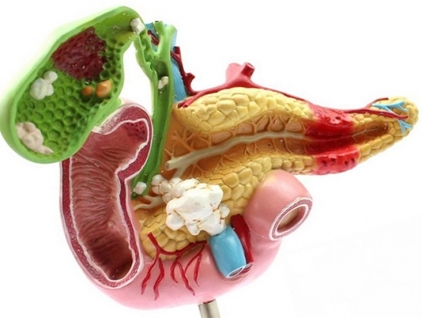
Заболевание характеризуется, болью внизу живота, в эпигастрии, правом подреберье, под правой лопаткой, тяжестью в животе. Позже присоединяется тошнота, рвота, повышается температура тела, пульс становится частым.
Причина желчекаменной болезни и холецистита – ожирение, резкое похудение, сахарный диабет 2 типа, женский пол, прием оральных контрацептивов, голодание, беременность, возраст старше 40 лет.
Перитонит
Перитонит – воспаление брюшины. Обычно при этой патологии болезненность охватывает весь живот. Но в некоторых случаях процесс локализуется где-то в одном месте, затем распространяется на всю брюшную полость.
Поэтому при перитоните также может возникнуть боль внизу живота. Характерно прекращение болезненности на несколько часов. Затем болевой синдром возвращается с прежней интенсивностью.
Также для перитонита характерны тошнота и рвота, сухость во рту, резкая боль при ощупывании живота.
Цистит

Цистит – это воспаление оболочек мочевого пузыря. При этом заболевании человек ощущает болезненность внизу живота, чаще над лобком.
Также характерны озноб, повышение температуры, частые, болезненные мочеиспускания, иногда с примесью крови, выделения из уретры, слабость. При тяжелом течении процесса могут возникать тошнота, рвота и снижение давления.
Мочеполовые инфекции
К мочеполовым инфекциям, которые могут вызвать боль внизу живота, относят хламидиоз, гонорею, трихомониаз, микоплазмоз.
Для перечисленных заболеваний характерны выделения из уретры с неприятным запахом (белые – при микоплазмозе и хламидиозе и коричневые – при гонорее и трихомониазе).
Больного также беспокоят учащенное мочеиспускание, зуд и жжение в половых органах, повышение температуры и озноб. В некоторых случаях патология протекает без каких-либо признаков.
Боль внизу живота у женщин
У женщин болезненность внизу живота может быть вызвана гинекологическими заболеваниями.
Сальпингоофорит
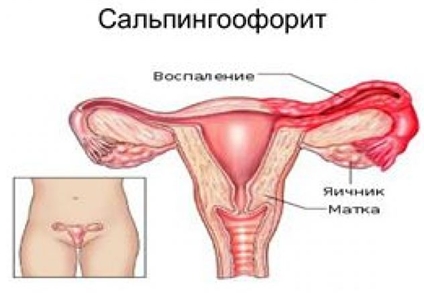
Сальпингоофорит – это заболевание воспалительного характера, локализующееся в маточных трубах и яичниках. Пациентки жалуются на боль внизу живота, в области паха, «отдающие» в крестец.
Возникает нарушение менструального цикла. Появляются слизистые, серозные или гнойные выделения из влагалища. Характерно повышение температуры, недомогание, утомляемость и озноб.
Эндометриоз
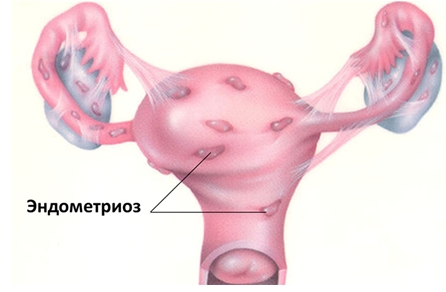
Эндометриоз – это разрастание внутренней оболочки матки (эндометрия) за пределы матки. Женщины жалуются на боль внизу живота и в пояснице, появление выделений до или после месячных, повышение температуры, озноб, слабость, утомляемость.
Рак матки
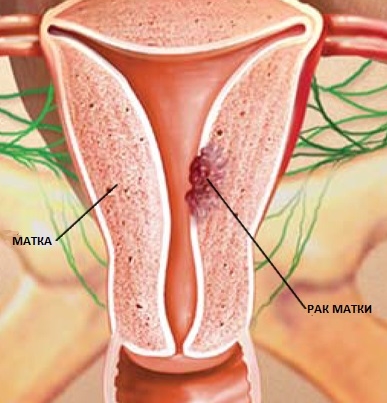
Рак матки характеризуется болью внизу живота, кровянистыми выделениями вне менструации, водянистыми выделения из половых путей, запорами и проблемами с мочеиспусканием.
Эндометрит
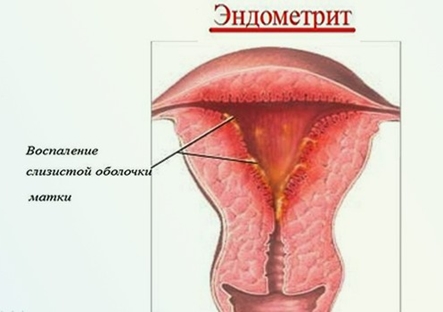
Эндометрит это воспалительное заболевание внутренней функциональной оболочки матки (эндометрия).
Заболевание проявляется болью внизу живота, которая «отдает» в крестец, выделениями гнойного, серозного или кровянистого характера, повышением температуры.
Миома матки
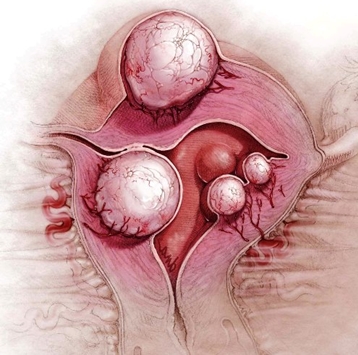
Миома матки – это доброкачественное новообразование в мышечном слое матки.
Патология характеризуется схваткообразной или постоянной болью и чувством давления внизу живота, кровотечениями, слабостью, усталостью и недомоганием. Также увеличивается продолжительность и количество менструаций.
Внематочная беременность
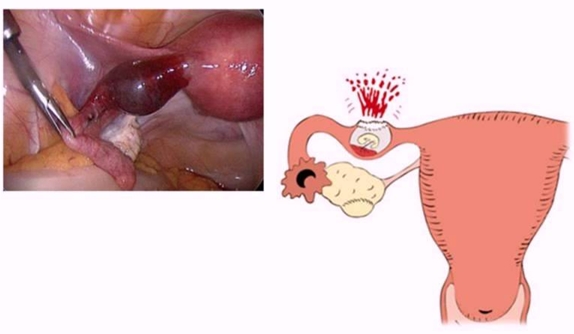
Внематочная беременность развивается вследствие прикрепления и роста оплодотворенной яйцеклетки вне матки (в маточных трубах, брюшной полости или в яичнике).
Состояние характеризуется постоянными болями внизу живота, кровотечением, задержкой менструаций, положительным тестом на беременность.
Боль при менструации
Болезненность внизу живота может возникнуть в период овуляции и при дисменорее. И если овуляция – это естественный процесс, то дисменорея – это патология.
Для дисменореи характерно появление болевого синдрома внизу живота во время месячных.
Также могут возникнуть тошнота и рвота, повышение температуры, сухость во рту, головная боль и головокружение, вздутие живота, обморок, снижение аппетита.
Боль внизу живота у мужчин
Болевой синдром внизу живота гораздо реже беспокоит мужчин, чем женщин. Но в любом случае, при появлении любого дискомфорта необходимо обратиться к врачу.
Причиной боли внизу живота у мужчин может стать простатит или орхоэпидидимит.
Простатит
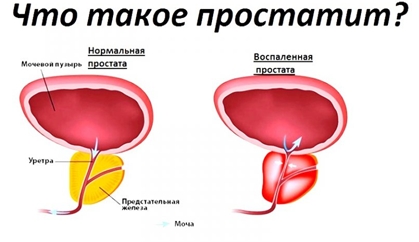
Простатит – это воспаление предстательной железы. Пациента беспокоит болезненность внизу живота и в паху, озноб, повышение температуры, частые, болезненные мочеиспускания, слабость, выделения из уретры белого цвета, задержку мочи.
Орхит и орхоэпидидимит
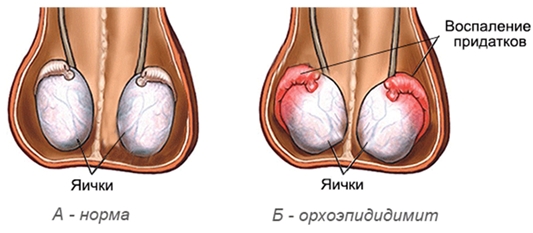
Орхит – это воспаление яичек, орхоэпидидимит – воспаление придатков. После перенесенной вирусной или бактериальной инфекции появляется боль в низу живота и в яичках, увеличение мошонки в размерах.
Кожные покровы на мошонке блестящие, любое прикосновение к ним вызывает болезненность. Характерны и другие симптомы: повышение температуры, тошнота, слабость, головная боль.
К какому врачу обратиться
При появлении любого дискомфорта внизу живота необходимо обратиться к терапевту. После обследование врач назначит необходимое лечение или направит к другому специалисту.
При выявлении той или иной патологии может понадобиться помощь гастроэнтеролога, уролога, онколога, гинеколога, венеролога, инфекциониста или хирурга.
Обследование
Какие исследования помогут поставить диагноз при болях в животе? Для диагностирования болезни необходимо пройти лабораторные и инструментальные методы обследования.
Какие исследования будут назначены, определяет врач в каждом конкретном случае.
Лабораторные методы исследования:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови (с выявлением уровня АЛТ, АСТ, билирубина, общего белка, креатинина, щелочной фосфатазы, холестерина, глюкозы, ГГТ, С-реактивного белка, амилазы);
- анализ кала на скрытую кровь;
- определение H.pylory (Хеликобактер пилори) – дыхательный тест, уреазный тест, тест с полосками, полимеразная цепная реакция, серологические методы;
- определение уровня глюкозы и гликированного гемоглобина в крови;
- исследование уровня щелочной фосфотазы и энтерокиназы в содержимом двенадцатиперстной кишки;
- определение содержания жира в кале;
- исследование кислотобразующей функции желудка (pH-метрия);
- мазок из влагалища на флору;
- посев отделяемого уретры, влагалища и шейки матки;
- посев секрета простаты;
- УЗИ простаты;
- мазок из уретры;
- пункция яичка с биопсией;
- анализ крови на онкомаркеры.
Инструментальные методы исследования:
- фиброэзофагогастродуоденоскопия (ФГДС) с биопсией – позволяет увидеть слизистую оболочку желудка и двенадцатиперстной кишки на мониторе, выявить дефекты, оценить их локализацию, глубину и распространенность, взять биопсию;
- рН-метрия для определения кислотности желудочного сока;
- антродуоденальная манометрия – исследование позволяет оценить двигательную функцию желудка и двенадцатиперстной кишки;
- электрогастрография и УЗИ желудка– с помощью этого исследования также можно оценить двигательную функцию желудка. Перед процедурой УЗИ больной выпивает воду, чтобы его желудок был заполнен;
- рентгеноскопия желудка с контрастом – пациенту перед исследованием дают выпить взвесь бария. Затем проводят рентгенологическое исследование, которое показывает, как работает эвакуаторная функция желудка (продвижение пищи).
- морфологическое исследование – проводят исследование биоптата под микроскопом. Такая методика позволяет подтвердить воспалительный процесс, изучить клетки слизистой желудка и кишечника и исключить раковое перерождение воспаленных участков.
- обзорная рентгенография органов брюшной полости;
- ультразвуковая эхография (трансабдоминальное ультразвуковое исследование) – при помощи этого метода можно обнаружить свободную жидкость в брюшной полости, оценить размеры и поверхность печени, желчного протока, почек. Заболевания этих органов могут стать причиной болезненности в животе;
- компьютерная томография органов брюшной полости;
- эндоскопическое ультразвуковое исследование (ЭУЗИ);
- магнитно-резонансная томография (МРТ);
- кольпоскопия – позволяет осмотреть вход во влагалище, его стенки, влагалищную часть шейки матки;
- гистеросальпингография – проводится посредством введения контраста в маточные трубы и матку и произвести их оценку;
- лапороскопия;
- УЗИ органов малого таза.
Лечение
Лечение боли внизу живота зависит от причины, которая привела к появлению дискомфорта. Рассмотрим группы препаратов, которые используются при лечении представленных в этой книге заболеваний:
- при аппендиците применяют хирургическое лечение. В некоторых случаях назначают антибиотики;
- гастродуоденит лечат ингибиторами протонной помпы или Н2-блокаторами, антацидами, спазмолитиками, прокинетиками. При обнаружении в организме бактерии Хеликобактер пилори проводится эрадикационная терапия антибиотиками и ингибиторами протонной помпы;
- при язвенной болезни желудка и двенадцатиперстной кишки назначают ингибиторы протонной помпы или Н2-блокаторы, антациды, проводят эрадикацию Хеликобактер пилори;
- при кишечной непроходимости показано оперативное вмешательство;
- панкреатит лечат при помощи анальгетиков или НПВС, ферментных препаратов, инсулина;
- при отравлении необходимо промывание желудка, назначение слабительных, энтеросорбентов;
- желчнокаменную болезнь лечат Урсодезоксихолиевой кислотой, спазмолитиками, пеногасителями, прокинетиками. В некоторых случаях показано хирургическое лечение
- перитонит является показанием к оперативному вмешательству;
- при цистите назначают антибиотики, анальгетики. В некоторых случаях показаны противогрибковые средства;
- мочеполовые инфекции лечат антибактериальными препаратами;
- при сальпингоофорите назначают антибиотики, иммуномодуляторы, биостимуляторы, витамины;
- для лечения эндометриоза применяют комбинированные оральные контрацептивы, прогестероновые гормоны, андрогены, аналоги гонадотропин-релизинг гормонов, НВС, спазмолитики, седативные препараты, витамины. Иногда показано хирургическое вмешательство;
- лечение рака матки зависит от стадии заболевание. Может применяться химиотерапия, хирургическое вмешательство или оба метода;
- при терапии эндометрита применяют антибиотики, противовирусные, выскабливание, витамины, иммуностимуляторы, физиолечение;
- лечение миомы матки зависит от размеров ноовообразование. Медикаментозную терапию проводят посредство гормональных препаратов. Если нет эффекта от медикаментозного лечения, размер опухоли более 12 недель беременности, в организме есть другие новообразования, беспокоят обильные кровотечения или миома быстро растет, то проводят хирургическое вмешательство;
- внематочная беременность – показание к оперативному лечению;
- при простатите назначают антибиотики, противовирусные, иммуностимуляторы, НПВС;
- орхит и орхоэпидидимит лечат антибиотиками, НПВС, анальгетиками, физиотерапией.
Заключение
Боль внизу живота – довольно распространенный симптом. Он может говорить как о хронических, так и об острых заболеваниях. Поэтому крайне важно при появлении любого дискомфорта внизу живота обратиться к терапевту.
Ведь болевой синдром может быть вызван аппендицитом, панкреатитом, отравлением, мочеполовыми инфекциями.
У женщин симптоматика может появиться на фоне сальпингоофорита, эндометриоза, эдометрита, рака или миомы матки, внематочной беременности.
У мужчин болезненность внизу живота может вызываться орхитом, орхоэпидидимитом или простатитом. Также дискомфорт такой локализации характерен для гастродуоденита, язвенной болезни и цистита.
Диагностика включает лабораторные и инструментальные методы исследования, которые назначаются исходя из истории заболевания и симптомов.
Лечение зависит от поставленного диагноза и назначается в каждом случае индивидуально.
