Сколько длится операция по удалению желчного пузыря
Человеку, которому диагностировали дисфункцию желчевыводящих протоков, необходима операция.
В медицине такое хирургическое вмешательство называют лапароскопией. Сколько длится операция по удалению желчного пузыря?
Точного ответа на этот вопрос нет. На длительность проведения лапароскопии влияют такие факторы, как возраст пациента, его пол, стадия недуга, наличие осложнений и т. д.
Лапароскопия по удалению желчного пузыря проводится в хирургическом отделении. В данном материале мы рассмотрим специфику её проведения, подготовку к операции, а также особенности восстановительного периода.
Содержание:
Специфика проведения операции
Данный вид хирургического вмешательства предполагает лапароскопический доступ.
Проводится такая операция только в крайнем случае, когда применение других лечебных методов не приводит к желаемому эффекту.
Речь идёт о медикаментозной и ударно волновой терапии, которые часто используются для расщепления небольших доброкачественных новообразований в органе-резервуаре – конкрементов.
Желчный пузырь представляет собой небольшой грушевидный орган, предназначенный для хранения жёлтой жидкости. Она же, в свою очередь, поступает из него в протоку, после чего – вливается в 12-персную кишку и желудок.
Без желчи процесс пищеварения не может происходить. Тем не менее, оставшись без жёлчного пузыря, человек не теряет своей дееспособности.
Интересно! У пациентов, которых хирурги направили на лапароскопию, не должно быть беспокойства. При соблюдении врачебных рекомендаций в послеоперационный период реабилитации можно быстро прийти в норму.
Лапароскопия желчного пузыря может быть выполнена 2 путями:
- Удаление грушевидного органа.
- Удаление конкрементов, находящихся в нём.
Почему операция носит такое название? Из-за использования в ходе неё специального оборудования – лапароскопа.
Рассмотрим механизм её проведения. Итак, для начала пациент отправляется к анестезиологу. Он должен сделать ему общий наркоз.
Лапароскопия желчного пузыря проводится только при общем наркозе. Когда пациент уснет, его кладут на стол к хирургу.
Он разрезает переднюю часть её брюшной стенки. Это необходимо для проведения манипуляций с внутренними органами, функционирование которых было нарушено из-за развития в организме патологических процессов.
Благодаря такому разрезу, хирург хорошо видит все органы брюшной полости. Далее, с помощью специальных инструментов он вырезает грушевидный орган и вынимает его.
После этого происходит сшивание выполненного ранее разреза медицинскими нитями.
Послеоперационный шов будет напоминать больному о его раннем недуге. Однако на сегодняшний день такой метод хирургического вмешательства не применяется.
Развитие хирургии не стоит на месте. Врачи, занимающие вопросом дисфункции жёлчного пузыря, предложили миру другой способ выполнения лапароскопии, более простой в исполнении, и более короткий по длительности.
Называется такое хирургическое вмешательство «холецистэктомией». Многие медики утверждают, что это золотой стандарт современной хирургии.
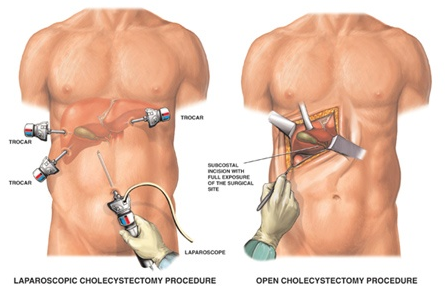
Как выполняется холецистэктомия? После того, как пациенту сделали общий наркоз, его отвозят в операционную.
Там больному делают 4 небольших прокола в брюшной зоне, один из которых делается чуть выше пупка.
Диаметр каждого прокола до 10 мм. Далее в них вводятся троокары (трубочки). Через некоторые из них в брюшную зону пациента поступает углекислый газ.
Без этого не будут созданы «рабочие» условия в брюшине. Теперь с помощью использования медицинских скобок пересекается пузырный проток.
Хирург получает качественное изображение на экране с помощью введенной в брюшную полость больного небольшой видеокамеры.
Глядя на изображение, хирург аккуратно отделяет от печени жёлчный пузырь. В результате такого хирургического вмешательства, травмирование брюшной стенки минимально.
Шрамы, оставленные после 4 проколов, очень быстро заживают. Уже через год от них не останется ни следа.
Сколько длится операция по удалению желчного пузыря? Если в ходе её проведения не был поврежден мышечный сфинктер, то длительность лапароскопии не превысит 40 минут.
В противном случае, она будет длиться до 1,5 часов. Холецистэктомия не относится к числу «сложных» операций. Её проведение не требует от хирурга особых навыков и умений.
Тем не менее, это хирургическое вмешательство. Поэтому, после него требуется прохождение восстановительного периода.
Длительность реабилитационного периода разная. В первую очередь она зависит от соблюдения пациентом рекомендаций хирурга, касаемо питания и послеоперационного образа жизни.
Пренебрежение ими чревато возникновением осложнений, которые значительно увеличат длительность восстановления после лапароскопии.
Главное преимущество такого хирургического вмешательства – это минимальное травмирование брюшной стенки.
Человек, которому сделали холецистэктомию, проведёт в стационаре не более 2-5 дней. Разумеется, при отсутствии послеоперационных осложений.
Их наличие – это повод «задержаться» в медицинском учреждении. Также длительность восстановления в стационаре может быть увеличена в том случае, если пациент жалуется на сильнейшие боли в правом подреберье.
Да, холецистэктомия предполагает послеоперационный дискомфорт. Его появление – это результат стресса организма.
Иногда человек, которому её сделали, страдает от приступа сильной печёночной колики. Купируют её медикаментозно.
Если больной жалуется на сильную боль, избавиться от которой не удается даже после вкалывания обезболивающего лекарства, хирург назначает ему повышенную дозу.
Важно! При наличии аномалии желчного пузыря либо его протоков, проведение холецистэктомии невозможно. Причин много: от начальной стадии воспаления до прогрессирующего спаечного процесса.
Обследования перед лапароскопией
Разумеется, пациента, пришедшего на прием к хирургу с жалобами на сильную боль в правом подреберье, не будут оперировать в тот же день.
Прежде, чем попасть на операционный стол, он должен пройти комплексное медицинское обследование, главной целью которого является определение готовности организма к хирургическому вмешательству.
Также общее медицинское обследование перед лапароскопией проводится с целью определения наличия осложнений патологии, развитие которой привело к нарушению функционирования органа-резервуара.
Больному назначат:
- Определение группы крови.
- Электрокардиографию.
- Физикальное обследование.
- УЗИ поджелудочной железы, печени и желчных протоков.
- Тестирование гепатита и сифилиса.
- Кровяную глюкозу.
- Коагулограмму.
- Общий анализ кала, мочи и крови.
- Эзофагогастродуоденоскопию.
- Рентгенографию/флюорографию.
В некоторых случаях больного направляют на дополнительное обследование.
Заболевания при которых назначается холецистэктомия
Как уже упоминалось выше, операция по удалению желчного пузыря – это крайняя лечебная мера.
Врачи делают всё возможное, чтобы сохранить данный орган. Однако если терапия безрезультатна, для спасения жизни пациента требуется хирургическое вмешательство.
Поговорим о недугах, приводящих к дисфункции органа-резервуара.
Желчекаменная болезнь
Как показывает медицинская практика, развитие данной патологии более чем в 70 % случаев приводит больного на стол хирурга.
Почему же? Всё дело в симптомах, проявлением которых она характеризуется.
Желчекаменная болезнь сопровождается сильнейшими болевыми приступами, которые принято называть «печёночной коликой».
В момент такой колики, в зоне правого подреберья человека появляется очень сильный дискомфорт, терпеть который не представляется возможным.
Его появление – это результат каменной закупорки желчевыводящей протоки. Камни в органе-резервуаре – это новообразования разных размеров, движение которых может быть вызвано погрешностями в питании.
Чтобы не провоцировать печёночную колику, больной должен знать о важности соблюдения правил лечебной диеты.
Её главная рекомендация – не употреблять жирную пищу, которая провоцирует ускорение желчеобразования.
Человеку, страдающему данной болезнью, достаточно съесть 100 грамм жирной пищи, чтобы спровоцировать сильнейший болевой приступ.
Также желчекаменная патология сопровождается рвотой, тошнотой, нарушением работы пищеварения и пожелтением эпидермиса.
Холецистит (острая форма)
Если человек, страдающий данным недугом, вовремя не примет лечебные меры, то вероятность летального исхода очень высока.
Чаще всего, острый холецистит – это осложнение желчекаменной патологии. Прогрессирование данного недуга чревато появлением и других проблем со здоровьем.
Например, человек, которому его диагностировали, может столкнуться с некрозом стенок желчного пузыря, перитонитом, то есть воспалением брюшной полости, а также сепсисом.
Холестероз
В большинстве случаев, это заболевание возникает из-за неправильного питания, а точнее из-з злоупотребления жирной пищей.
Наличие холестероза при желчекаменной болезни – это прямое показание к хирургическому вмешательству.
При развитии данной патологии, стенки органа-резервуара становятся «фарфоровыми». В данном случае, появляется риск развития онкологического процесса.
Показания и противопоказания
Не всем пациентам, страдающим дисфункций грушевидного органа можно делать лапароскопию. Причина – наличие медицинских противопоказаний.
В каких же случаях хирурги точно направляют пациента на холецистэктомию? При наличии:
- Полипов в зоне жёлчного пузыря.
- Холецистолитиаза (наличие конкрементов).
- Калькулёзного холецистита.
- Холестероза.
Противопоказаний у данного вида хирургического вмешательства достаточно много. Перечислим их:
- Рубцовые изменения тканевой поверхности печени либо желудка.
- Абсцесс грушевидного отростка.
- Беременность (3 триместр).
- Панкреатит (острая форма).
- Анатомически патологии расположения брюшных органов.
- Наличие в теле кардиостимулятора.
- Сердечная недостаточность.
- Недуги дыхательной системы.
- Нарушенная свертываемость крови.
- Острый холецистит.
- Внутрипечёночное положение грушевидного отростка и т. д.
Подготовительные меры
Итак, вы получили направление на лапароскопию. Но прежде, чем вам её сделают, нужно подготовиться к операции.
Основные подготовительные предоперационные мероприятия:
- Не переедайте за день до хирургического вмешательства. Пища, которую вы едите в этот день, должна быть легкой и хорошо усваиваемой желудком. Последняя трапезы – до 19.00.
- Прежде, чем отправиться на операционный стол, вам сделают 2 клизмы. Одну – за сутки до проведения лапароскопии, а вторую – утром. Главная цель данной процедуры – очистить ваш организм. Чтобы добиться максимального очистительного эффекта, рекомендуется использовать препарат Нормакол.
- Перед холецистэктомией нужно принять душ. Желательно вымыться с мылом.
- Необходимо принять Эспумизан за сутки до операции (рекомендуется по некоторым медицинским показаниям).
Но это ещё не всё. В день проведения лапароскопии откажитесь от приема пищи. Даже воду пить нежелательно.
Также запрещается принимать какие-либо медикаменты кроме тех, которые назначил врач. Почему это важно?
Приём некоторых лекарственных средств может ухудшить свертываемость крови, что создаст препятствие для проведения операции.
Важно! В некоторых индивидуальных случаях врач назначит пациенту предоперационнное лечение сопутствующей патологии.
Восстановительный период
Завершение лапароскопии – это не последний этап лечения недуга, развитие которого спровоцировало нарушение функционирования жёлчного пузыря.
Прежде, чем выписаться из стационара, больной должен находиться под присмотром хирургом не менее 2 суток.
Это важно, ведь у него могут появиться осложнения. Кроме того, пребывание в больнице под капельницей поможет минимизировать боль, возникшую после хирургического вмешательства.
Если она очень сильная, вероятно, доктору придётся увеличить дозу обезболивающего лекарства, вводимого внутривенно.
Что касается питания пациента стационара, то в первые сутки послехолецистэктомии есть что-либо крайне запрещено.
Данный запрет связан со стрессом организма, который остался без одного из внутренних органов. Разумеется, чтобы полностью оправиться, ему потребуется время.
В первые послеоперационные сутки больному запрещают даже пить воду. Как же избежать обезвоживания? Есть 2 варианта:
- На протяжении дня полощите ротовую полость травяным настоем. Например, можно использовать отвар ромашки.
- Смачивайте сухие губы прохладной водой.
При очень сильной жажде больному разрешают выпить 1-2 глотка чистой воды. Она должна быть негазированной.
При отсутствии осложнений, возникших в ходе хирургического вмешательства, больному разрешают подняться с постели через 5-6 часов после лапароскопии.
Редко подниматься с постели нельзя. Для начала человеку приподнимают голову, затем – корпус. В сидячем положении он должен просидеть около 1 минуты, и только затем ему разрешают медленно встать с постели.
Не рекомендуется совершать первый послеоперационный подъем без присутствия в палате медицинских работников.
Почему это важно? Больной длительное время находился в лежачем положении, более того, ему кололи лекарства. Поэтому, резкий подъем может спровоцировать обморок.
Уже через сутки после проведения холецистэктомии, ему разрешают свободно перемещаться по больнице.
Также к этому времени ему можно наладить питьевой режим. Пища, рекомендованная к употреблению в первую неделю восстановительного периода:
- Диетический суп.
- Кефир (обезжиренный).
- Йогурт и творог с низким содержанием жирности.
- Гречневая или овсяная каша, сваренная на воде.
- Картофельное пюре.
- Нежирное мясо, например, говядина.
Блюда, рекомендованные к употреблению пациенту, пережившему лапароскопию жёлчного пузыря, должны бить отварными либо приготовленными на пару.
В восстановительный период пациенту категорически не рекомендуют принимать алкогольные напитки и курить сигареты.
Вредные привычки могут спровоцировать ухудшение его самочувствия, поэтому их следует минимизировать, либо полностью от них отказаться.
