Хроническая болезнь почек
Хроническая болезнь почек занимает одно из первых мест в списке самых популярных патологических процессов, которые приводят к существенному ухудшению качества жизнедеятельности.
Такая болезнь является расстройством в анатомической структуре почки и ее функций, продолжающемся больше 3 месяцев и оказывающем существенные неблагоприятные последствия на состояние больного.
В основном данная патология не считается отдельным заболеванием, а становится только синдромом, который возникает при различных болезнях, протекающих в организме человека.
Содержание:
Описание болезни
Хроническая заболевание почек является собирательным диагнозом, включающим в себя различные патологические изменения в почках с понижением действенности их функционирования.
Обследование состояния рассматриваемого органа предполагает анализ таких показателей:
- Скорость фильтрации клубочков. Данный показатель функционирования нефронов, по которому дают оценку о состоянии здоровья органа в целом. Патологическими считаются показатели меньше 60 мл/мин. Нормой станет фильтрации крови 80-120 мл/мин.
- Клиренс креатинина. Такой показатель отвечает на вопрос, какая скорость очищения почкой крови от конечного продукта белкового обмена. В день нормой выведения креатинина у здоровых людей станет 1-2 г.
Данные показатели считаются созависимыми. Но их содержание в кровотоке варьируется не лишь от функционирования почек.
Увеличение установленной нормы колеблется с учетом питания, болезней щитовидки, употребления определенных медикаментозных средств, степени физических нагрузок. Иногда наблюдается, что креатинин находится в пределах нормы, а функционирование почек понижено.
Потому заключение о состоянии здоровья органов мочевыведения оптимально делать по скорости фильтрации клубочков, которая вычисляется по другим формулам.
Критерии по международной КБ 10
Международная классификация заболеваний включает в себя критерии выявления хронической формы заболевания почек под No18.
В соответствии с таким документом под патологическим процессом предполагается заболевание почек, характеризующееся выраженным расстройством их функционирования не меньше 3 месяцев.
Обновленные критерии заболевания, по сравнению с ранее использовавшимся термином «Хроническая почечная недостаточность», способны охватывать более широкий перечень болезней почек, так как не ограничат обследование присутствием обязательного понижения функционирования системы мочевыведения.
Нужно отметить, что понижение скорости фильтрации клубочков не прямо пропорционально патологическим процессам в рассматриваемом органе.
Таким образом, отмирание 3⁄4 нефронов дает понижение показателей скорости фильтрации, которое равно 50%.
Нынешние критерии диагностики патологического процесса отменяют обязательную связь хронического заболевания от недостаточного функционирования почек.
Это дает возможность начинать терапию на предварительных этапах болезни. Чтобы более точно диагностировать патологию был введен термин стадии развития хронического почечного заболевания.
Стадии развития
Развитие рассматриваемого патологического процесса от первоначальных фиксируемых изменений до окончательного отказа функционирования почек (гомеостаз) разделяется на 5 этапов, с учетом показателей скорости фильтрации клубочков (в мл/мин.):
- Если более 90. Начальный этап, когда показатели в пределах нормы либо несколько завышены. Клинические проявления смазаны. Симптоматика со стороны мочевыделения не наблюдается. Давление повышается в незначительной степени, определенными эпизодами.
- 89-60. Второй этап отмечается выраженным понижением скорости фильтрации крови, что проявится начальными выраженными признаками. Усталость, недомогание, пониженный диурез в дневное время, чувство жажды.
- 59-30. Пациент чувствует постоянную жажду. Отечность приобретает устойчивый характер, давление будет высоким, расстройства в сердечно-сосудистой системе, нарушения сна, раздражимость, перевозбуждение. В слизистой поражения воспалительного, эрозивного характера, зуд на кожном покрове.
- 30-15. Выраженные проявления самоинтоксикации организма. Расстройства в работе сердца. Устойчивая отечность в конечностях. Понижение продуцирования урины, включая полное прекращение диуреза. Недомогание, тошнота, чувство жажды.
- Меньше 15. Больному по жизненным показателям необходимо постоянное очищение крови на специальном приборе(диализ).
В соответствии со статистикой, у каждого 10 человека наблюдаются патологические процессы в почках, носящие хронический характер и прогрессирующие с течением времени.
Больше половины пациентов не знают о заболевании на начальном этапе и не акцентируют внимание на симптомах 2 стадии хронической почечной болезни.
Патогенез
Почка человека обладает 1-1,5 млн. нефронов в своем строении. Такое большое их число дает возможность органу пройти функциональную адаптацию к неблагоприятному воздействию и патологическим процессам.
Но в процессе развития заболевания часть функциональной ткани отмирает и будет заменена фиброзной либо рубцовой.
Подобное ведет к необратимой утрате функциональности рассматриваемого органа – образуется недостаточность в почках.
Есть непосредственная связь между формированием хронической болезнью почек, патологическими процессами сердца и сосудов, эндокринной системой и АД.
Негативные изменения в какой-либо из указанных систем напрямую отражаются на функционировании остальных.
Патология почек провоцирует перегружение организма жидкостью и натриевыми солями. Излишний натрий увеличивает цифры АД.
Повышенное кровяное давление понижает действенность функционирования нефронов благодаря ускорению в них кровотока. На сердце и сосуды будет интенсивная нагрузка.
Со временем формируется минеральный дисбаланс: будет усилено выведение калия, проявится гиперфосфатемия с гипокальциемией.
Сбои в обмене веществ отразятся на гормональном статусе. Вторичная форма гиперпаратиреоза является типичным осложнением патологического процесса в почках.
Тут начинаются перемены в костной ткани. При формировании расстройств в обменных процессах наблюдается малокровие и ацидоз.
Причины
Врачами выделяется большое количество провоцирующих факторов формирования хронического заболевания почек.
Самые популярные из них:
- Постоянное повышенное АД либо артериальная гипертензия. Такие 2 диагноза в полной мере взаимосвязаны. Формирование артериальной гипертензии обязательно ведет к возникновению хронического почечного заболевания. И наоборот, когда нет надлежащей терапии, то на 3—5 этапе патологического процесса у пациента в обязательном порядке проявится первоначальная симптоматика высокого АД.
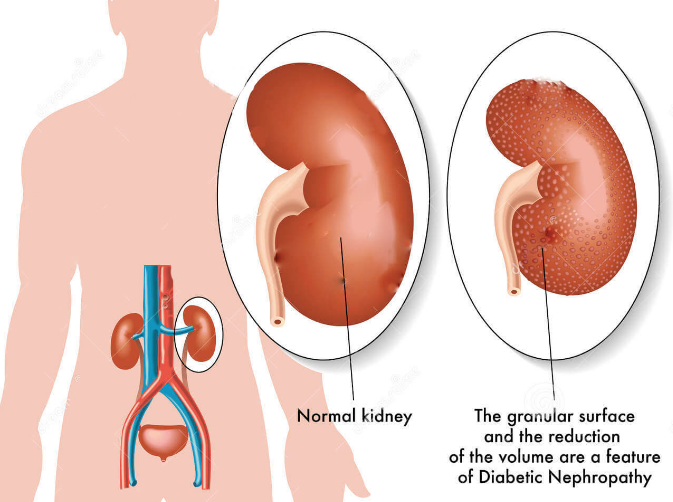
- Диабет. Подобный патологический процесс станет провоцирующим фактором диабетического повреждения почек, которое перетекает в хроническую форму.
- Старение рассматриваемых органов, которое связано с возрастными переменами внутри организма. Так фактически у каждого человека от 75 лет наблюдается хроническое почечное заболевание 1 либо 2 стадии. Последующее течение синдрома варьируется от общего самочувствия. Когда нет каких-либо патологий хронического характера, которые оказывают воздействие на функционирование почек, то болезнь так и будет на начальном этапе формирования без последующих последствий.
- Травматизм. К нему относятся падения и удары, пришедшиеся на спину рядом с почками. Следствием перенесенного травматизма станет невозможность осуществления органами собственных функций.
- Патологии почек хронического характера, не подвергшиеся своевременной терапии. К ним относятся цистит, пиелонефрит, стеноз почечной артерии и др.
- Наследственность. Фактор, доказанный медицинской практикой и свидетельствующий о том, что присутствие сложных почечных болезней может передаваться от членов семьи.
- Интоксикации. Почки считаются своеобразным фильтром, помогающим очищать организм от накопившихся токсичных веществ и ядов. Продолжительное влияние вредных элементов ведет к нарушениям в функционировании органов.
Симптомы
Симптоматика почечных патологических процессов в хронической форме взаимосвязана с расстройствами в образования и выведении урины, с внутренним отравлением.
Это:
- сбои в мочеотделении различной степени тяжести: никтурия, полиурия, частые позывы, внезапные, неудержимые позывы;
- изменение физических показателей урины (оттенок, аромат, прозрачность);
- понижение количества урины;
- слабость, тошнота, рвотный рефлекс;
- пересушенность слизистых, нагноения;
- зуд кожного покрова;
- утрата аппетита, в частности неприязнь к мясу, жирному, жареному;
- непрекращающееся чувство жажды.
В сердечно-сосудистой системе при рассматриваемом патологическом процессе вероятны:
- гипертензия;
- учащенное биение сердца, болевые ощущения за грудиной;
- тремор, онемение конечностей.
Вышеуказанная симптоматика должна восприниматься вариативно, так как каждый пациент имеет собственную историю заболевания и анамнез.
Вероятные последствия
Если проявления на первоначальном этапе будут проигнорированы, то перемены станут необратимыми.
Подобные изменения в почках провоцируют появление отклонений в функционировании и тонусе внутренних органов :
- В области сердечно-сосудистой системы возможны ишемия, инфаркт.
- Сосуды – злокачественная гипертония.
- Эндокринные нарушения – отклоненяи в работе щитовидки, бесплодие, диабет.
- Костная ткань —остеопороз, ухудшение работы иммунной системы.
Первое место среди всех осложнений занимает гипертоническая болезнь и патологии сердца.
Непосредственно изменения в работе сердца и сосудах считаются провоцирующим фактором летального исхода у людей с рассматриваемым недугом. До 5 этапа доживут не больше 0,1 % от всего количества заболевших.
Болезнь у детей
В детском возрасте формирование подобного процесса маловероятно. Отмечаемые случаи болезни сопряжены:
- с врожденными отклонениями, носящими наследственный характер;
- с аномалиями развития внутри утробы;
- с появлением на свет раньше положенного срока;
- формированием тромбоза вен почек;
- с недостаточной массой тела при родах, обусловленной хроническим заболеванием матери, ее пагубными привычками либо перенесенными инфекциями.
Рассматриваемое патологическое заболевание у ребенка также имеет латентное протекание.
Проявляется оно в подростковом возрасте во время увеличения физического напряжения. Зачастую это резкий нефротический синдром.
У маленького пациента внезапно проявляется острая интоксикация организма и возникает необходимость в немедленной лекарственной терапии в стационарных условиях.
Диагностика
С претензиями на болезнь почек на начальных стадиях обращаются нечасто. Патология обнаруживается при обращении для терапии воспалительных заболеваний органов мочевыделения либо при плохих показателях крови, урины, сданных из-за других причин.
Когда установлено, что существуют отклонения в системе мочевыделения, то врач перенаправит пациента к урологу.
Диагностика предполагает:
- клинические исследования крови и общий анализ;
- лабораторный анализ урины (общий и вспомогательные), отталкиваясь от подозрений специалиста и анамнеза больного;
- УЗИ (покажет состояние органов мочевыведения, присутствие, расположение конкрементов);
- МРТ уточнит строение почек, покажет присутствие видоизмененных тканей.
Отталкиваясь от готовых данных, возрастных показателей, половой принадлежности рассчитывается скорость фильтрации клубочков почек для пациента.
Кроме того, назначаются консультации у профильных специалистов. С учетом выявленной стадии формирования патологии подбирают терапию.
Лечение
При обнаружении рассматриваемой болезни ее терапия будет зависеть от этапа формирования негативных изменений. В независимости от стадии, пациенту показаны ограничения в диете.
Корректировка питания
Следование диетическому питанию является важным моментом при терапии болезни.
Исключается:
- мясная продукция,
- тяжелая пища (жирное, жареное),
- продукция, которая сделана промышленным методом,
- спиртосодержащие напитки,
- шоколадные изделия.
Пациенту рекомендовано снизить количество калорий в меню, насытить его овощами.
Ограничивают молочную продукцию с повышенной жирностью. Запрещены сливочное масло, сметана и творог с высокой жирностью. Рекомендована диета No7.
1 этап
Терапия нацелена на устранение главное болезни. Необходимо лекарственное поддержание АД около 130 мм ртутного столба.
При нефропатии диабетического происхождения корректируется контроль медикаментозными средствами содержания инсулина, рацион и физические нагрузки пациента.
Терапия рассматриваемого патологического процесса без его помощи будет неперспективной, так как большинство пациентов к отсутствию опасных симптомов относится без должного внимания.
2 этап
На такой стадии важно оценить прогрессирование рассматриваемого заболевания. После чего требуется скорректировать лекарственное лечение главной болезни при обнаруженном патологическом процессе.
Ограничить соль до 2 г. Существенное уменьшение жидкости будет неэффективным.
3–4 этапы
Оценивание и устранение последствий, подготовительные меры к гемодиализу (на 4 этапе).
Целесообразно проводить лекарственный контроль за водно-солевым балансом. Ограничивают:
- фосфаты до 1 г;
- натрия хлорид до 2 г.
Иногда назначаются средства кальция для связывания фосфатов. Необходимо постоянное наблюдение.
5 этап
Заключительная стадия заболевания, когда рассматриваемый орган не может осуществлять собственную функцию.
Больному назначается заместительное лечение – аппаратная очистка крови. Гемодиализ назначается, когда выявлены следующие нарушения:
- Уремия (интоксикация крови уриной). Тошнота, рвотный рефлекс, утрата массы тела.
- Гиперкалиемия с нарушениями на кардиограмме.
- Сердечная недостаточность, не реагирующая на лекарственное лечение.
- Устойчивая отечность.
- Метаболический ацидоз.
Спасением для пациента может стать пересадка почки. Ожидая оперативное вмешательство, пациенты должны 1–2 раза проходить аппаратную очистку крови.
Без подобной манипуляции больной погибает на протяжении 1–1,5 месяцев.
Профилактика
Предотвращение формирования неблагоприятных изменений в функционировании системы мочевыделения нужно начать до 40-летнего возраста.
Профилактические меры предполагают:
- исключение табакокурения и потребления алкогольных напитков;
- приведение в норму веса, корректирование рациона;
- исключение злоупотребления соли, консервированной продукции;
- потребление необходимого объема (более 1,5 л) воды;
- отказ от самостоятельного применения диуретических средств, анестетиков, БАДов;
- сведение к минимуму контактирования с токсинами.
Профилактика хронического патологического процесса предполагает плановую диспансеризацию.
Постоянное наблюдение за АД, содержанием сахара в кровотоке, состоянием сердца и сосудов даст возможность выявить нарушения до того, как они станут хроническими.
