Алкогольная болезнь печени человека
 Алкогольная болезнь печени – это патология, появившаяся на фоне длительного употребления токсических доз алкоголя.
Алкогольная болезнь печени – это патология, появившаяся на фоне длительного употребления токсических доз алкоголя.
В результате алкогольной болезни происходит поражение печеночных клеток (гепатоцитов), нарушается их функция.
Для развития болезни необходимо употребление алкоголя на протяжении 10-15 лет, в определенных дозах. Токсическая доза для женщин составляет 20 мл этанола в сутки, для мужчин – 30 мл этанола в сутки.
Насколько распространено заболевание – неизвестно. По статистическим данным, в среднем 5% женщин и 10% мужчин страдают алкогольной болезнью печени.
Из них у 10-15% выявляется конечная стадия токсического воспаления печеночных клеток – цирроз.
Содержание:
Разновидности алкогольной болезни печени
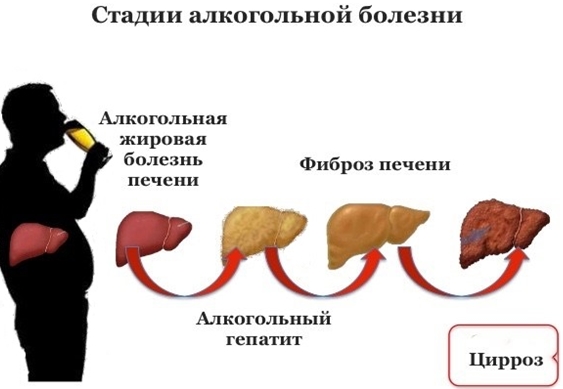
Существует несколько стадий алкогольной болезни печени:
- Стеатоз печени – жировое перерождение печеночных клеток. При чрезмерном приеме алкоголя стеатоз формируется у 90-100% человек. Причем эта стадия не имеет никаких симптомов. Если прием алкоголя прекращается, то печень возвращается к норме через 2-4 недели. Стеатоз может сочетаться с алкогольным гепатитом или с застоем желчи в печеночных протоках.
- Алкогольный гепатит – воспаление печеночных клеток, в результате которого происходит замещение гепатоцитов другой тканью. Клетки печени перестают выполнять свои функции: не фильтруют токсины, не вырабатывают необходимый организму белок, в крови резко уменьшается холестерин и тромбоциты и т.д. Больной отмечает снижение веса, болезненность в подреберье справа, тошноту и рвоту, пожелтение кожи и слабость. На этой стадии может возникнуть кровотечение, бактериальное воспаление брюшины, нарушение свертываемости крови, увеличение живота в объеме за счет жидкости (асцит). Алкогольный гепатит имеет две степени активности: умеренную и выраженную. Также такой гепатит может сочетаться с застоем желчи во внутрипеченочных протоках.
- Цирроз печени – развивается в 15% случаев алкогольной болезни печени. Большое количество гепатоцитов заменено другой тканью, которая не выполняет функций печени. В организме наблюдаются тяжелые нарушения, расширяются вены пищевода, желудка и прямой кишки. Это грозит развитием кровотечения.
Факторы риска и причины
Кто находится в группе риска алкогольной болезни печени? Это люди, употребляющие более 30 мл этанола в сутки на протяжении многих лет.
Также выделяют другие факторы риска:
- наследственная предрасположенность. Есть генотипы, которые предрасполагают к быстрому обмену этанола и накоплению токсических продуктов его разложения;
- курение;
- прием лекарств, которые подвергаются активному разложению в печени;
- инфицирование вирусами гепатита А, В, С, D, E, F, G;
- избыточная масса тела;
- женский пол.
Непосредственная причина алкогольной болезни печени – поражение органа этанолом. В печени происходит превращение этанола в ацетальдегид и затем – в ацетат.
Заболевание развивается при высоком уровне содержания в печени ацетальдегида.
Последний разрушает клеточную стенку гепатоцитов, препятствует обезвреживанию токсинов печенью, нарушает иммунитет, увеличивает риск развития рака печени.
Гепатит и цирроз развиваются при приеме женщиной более 20 мл чистого этанола в сутки, а мужчиной – более 30 мл чистого этанола в сутки. Жировое перерождение печени происходит при употреблении меньшего количества этанола.
Симптомы
Симптоматика заболевания зависит от стадии развития процесса. В основном, больные жалуются на:
- слабость;
- боль в животе;
- покраснение ладоней;
- увеличение живота в объеме;
- увеличение печени;
- повышение температуры;
- тошноту и рвоту;
- черный стул;
- сонливость днем и бессонницу ночью;
- пожелтение кожных покровов;
- снижение аппетита;
- тремор рук;
- снижение либидо.
Жировое перерождение печени часто не имеет никаких проявлений. Иногда пациенты жалуются на дискомфорт в подреберье справа, похудение, тошноту, слабость мышц.
При стеатозе может значительно увеличиваться в размерах сердце, что приведет к нарушениям ритма. Возможно появление признаков панкреатита (увеличение глюкозы в крови, жажда, сухость во рту, жирный кал).
Также больные отмечают «ползанье мурашек» по конечностям. У мужчин увеличивается грудь, уменьшаются в размерах яички, на ладонях появляются тяжи, которые не дают им полностью разогнуться.
Ногти приобретают белый оттенок, на коже появляются красные высыпания, ладони становятся красными.
Алкогольный гепатит имеет несколько форм:
- латентная (скрытая) – нет никаких проявлений. Заболевание находят при повышении уровня АЛТ и АСТ в биохимическом анализе крови;
- желтушная – возникает наиболее часто. Больной жалуется на слабость, снижение массы тела, дискомфорт или болезненность в подреберье справа, диарею, желтуху, тошноту или рвоту, повышение температуры тела. При прощупывании печени появляется боль. Орган увеличен, его поверхность гладкая. Нередко возникают инфекции;
- холестатическая – возникает в результате застоя желчи в печеночных протоках. Цвет кожи больного – желтый, кал бесцветный. Моча приобретает цвет пива. Пациент беспокоят боли в подреберье справа, зуд кожи. Иногда повышается температура тела;
- фульминантная – развивается быстро. Проявляется кровотечениями, желтушностью кожи, нарушенным сознанием, изменением поведения, отсутствием ориентации в местности и времени (печеночная энцефалопатия). Позже появляется недостаток белка, тромбоцитов в организме, возникают отеки. В этом случае возможна смерть от печеночной комы вследствие накопления токсических продуктов в организме и действия их на мозг и органы.
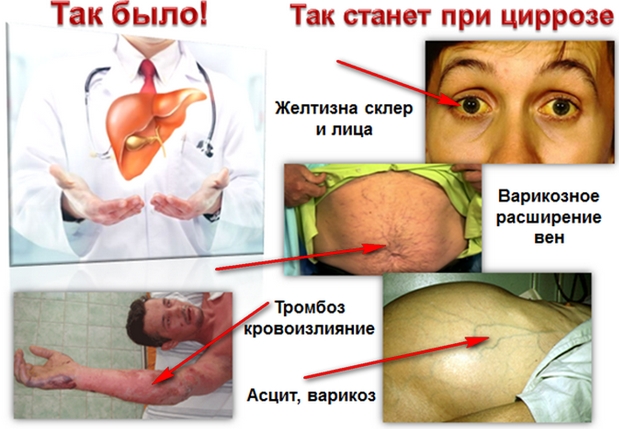
Цирроз печени проявляется покраснением ладоней, высыпаниями на коже, появлением тяжей на ладонях, увеличением груди и уменьшением яичек у мужчин.
У женщин нарушается менструальный цикл, и появляются волосы на лице и теле. Также для цирроза печени характерно снижение мышечной массы, желтушность кожи, похудание.
На животе появляются вены – следствие расширения вен желудка. Если развиваются кровотечения из расширенных вен пищевода, желудка или прямой кишки, то появляется рвота с примесью крови и черный стул.
К какому врачу обратиться
При появлении любых симптомов алкогольной болезни печени необходимо обратиться к терапевту или гастроэнтерологу. Врач проведет обследование и назначит необходимое лечение.
Для отказа от алкоголя, возможно, понадобится помощь нарколога. При сопутствующих вирусных поражениях печени необходима консультация инфекциониста. Если развились осложнения алкогольной болезни, необходима помощь хирурга.
Обследование
Какие обследование нужно пройти для подтверждения алкогольной болезни печени? Диагностика заболевания строится на лабораторных и инструментальных методах исследования.
Лабораторные методы:
- общий анализ крови – снижение количества эритроцитов и уровня гемоглобина (анемия), увеличение числа лейкоцитов и СОЭ. При циррозе или тяжелом гепатите выявляется снижение уровня тромбоцитов;
- биохимический анализ крови – увеличение уровня ГГТ, АЛТ, АСТ, (причем преобладание АСТ над АЛТ в 2 раза свидетельствует об алкогольном поражении печени), щелочной фосфатазы, билирубина. При печеночной недостаточности, циррозе, увеличивается уровень мочевины, креатинина;
- кровь на вирусные гепатиты – анализ необходим для выявления возможной инфицированности вирусными гепатитами;
- маркеры цирроза печени в сыворотке крови – при подозрении на цирроз;
- исследование асцитической жидкости – для дифференциальной диагностики заболевания печени и других выпотов.
Инструментальные методы исследования:
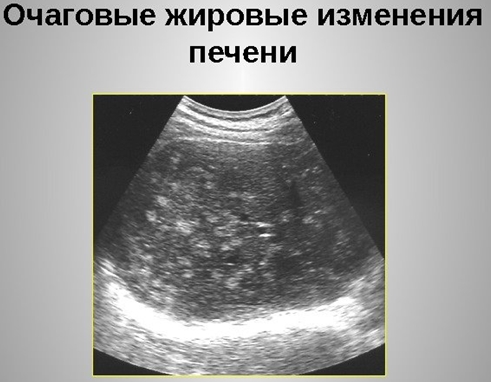
- УЗИ органов брюшной полости – при гепатите эхогенность печени повышена. При циррозе – увеличение, а при далеко зашедшем процессе – уменьшение размеров печени, бугристость ее поверхности и структуры. Характерно увеличение селезенки, желудочных, пищеводных, прямокишечных вен. Выявляется асцит, утолщение стенок желчного пузыря, кишечника и желудка;
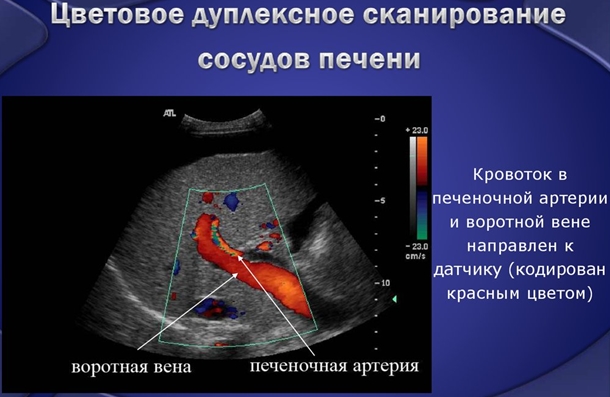
- дуплексная сонография – исследование позволяет визуализировать кровоток в печени, наличие тромбоза в печеночных сосудах;
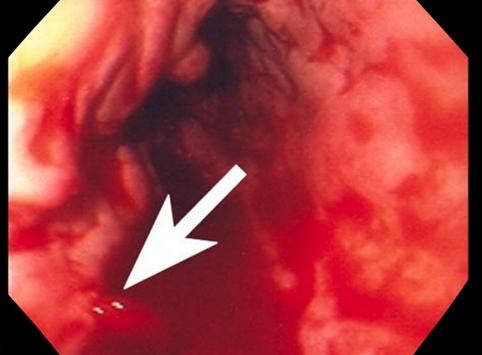
- ФЭГДС (фиброэзофагодуоденоскопия) – выявляет расширение вен пищевода, желудка, прямой кишки, эрозии (дефекты) на слизистой желудка, двенадцатиперстной кишки и пищевода. Исследование помогает оценить риск развития кровотечения;
- колоноскопия – исследование толстого кишечника. Выявляется расширение вен и истощение слизистой оболочки (при циррозе);
- СКТ органов брюшной полости – бугристость печени, уменьшение ее размеров – при циррозе. При гепатите печень увеличена в размерах;
- МРТ при циррозе – неровность контуров печени, ее истощение, увеличение селезенки, асцит;
- лапароскопия с биопсией – больному делают три прокола в животе, через которые вводят инструменты и берут биопсию печени. Также исследование позволяет оценить поверхность печени, ее размеры;
- пункционная биопсия печени – от печени берут кусочек ткани, который затем исследуют под микроскопом для подтверждения диагноза.
Также существует тест-опросник для диагностики алкоголизма. Он представлен ниже.
Тест:
- Ощущали ли вы когда-либо потребность уменьшить количество употребляемого алкоголя?
- Раздражает ли Вас критика окружающих по поводу того, как Вы принимаете алкоголь и в каком количестве?
- Испытывали ли Вы когда-либо чувство вины на следующей день после выпивки?
- Употребляете ли Вы алкоголь на следующее утро после выпивки из-за похмелья?
Интерпретация результатов:
- положительный ответ на один из четырех вопросов (даже если таковым является последний, четвертый) не дает оснований для конкретных выводов;
- положительные ответы на два вопроса свидетельствуют об эпизодическом употреблении
- спиртных напитков (эпизодическое пьянство);
- положительные ответы на три вопроса позволяют предполагать систематическое употребление алкоголя (бытовое пьянство);
- положительные ответы на все четыре вопроса почти наверняка указывают на систематическое употребление алкоголя, приближающееся к состоянию алкогольной зависимости (алкоголизму) или уже сформировавшейся зависимости. В этом случае необходимо предпринять меры для коррекции сложившейся ситуации или, возможно, обратиться к специалисту. Тест считают положительным при наличии двух положительных ответов и более.
Лечение
Лечение алкогольной болезни печени включает обязательный отказ от алкоголя, диету и медикаментозную терапию.
Немедикаментозное лечение
В первую очередь, необходимо полностью отказать от алкоголя. Структура печени восстанавливается спустя 2-4 недели воздержания от алкоголя.
Важно, чтобы рацион содержал достаточное количество белков и калорий. Это связано с тем, что при злоупотреблении алкоголем развивается белковый дефицит и недостаток калорий.
Также организму не хватает калия, фосфора, магния и витаминов. Поэтому больным необходим прием витаминов В, С, Е и К.
Из меню необходимо исключить такие продукты:
- копчености и колбасы;
- жирное мясо;
- рыбные консервы;
- жирный творог и сметана;
- черный кофе;
- жареная пища;
- ржаной хлеб;
- сдоба и выпечка;
- соленые сыры;
- редис;
- шпинат;
- репа;
- шоколад;
- маринованные грибы;
- какао;
- редька;
- горчица и перец;
- щавель;
- бобовые;
- сало и куриный жир.
В рационе должны присутствовать:
- свежие овощи и фрукты;
- сухофрукты;
- нежирное мясо и рыба;
- чай;
- молочные супы;
- кисель;
- омлет на пару;
- сушеный хлеб из муки высшего сорта;
- кефир;
- фруктовые супы;
- мед и варенье;
- овощные супы;
- молоко;
- нежирный творог;
- компот;
- зефир;
- сливочное и растительное масло.
Если развились отеки, то потребление соли нужно ограничить до чайной ложки. Объем потребляемой воды тоже должен быть уменьшен: до 1 литра в сутки.
Медикаментозное лечение
Медикаментозное лечение алкогольной болезни печени включает:
- выведение токсинов из организма – проводится препаратами витаминов группы В (Тиамин, Пиридоксин), 5% раствором Глюкозы с добавлением Эссенциале или Липоевой кислоты (гепатопротекторы), Пирацетам (ноотропы), Гемодез.
Гепатопротекторы способствуют улучшению функции клеток печени, восстанавливают их, помогают обезвреживать токсины. Препараты этой группы также улучшают состав желчи.
Ноотропы улучшают функцию клеток мозга, восстанавливают его работу.
Выведение токсинов из организма проводят в течение 5 дней; - введение глюкокортикостероидов (Метипред) – применяют только при тяжелом течении заболевания. Препараты этой группы уменьшают воспалительный процесс в печени и ее повреждение. Курс – 4 недели;
- урсодезоксихолиевая кислота – этот препарат замедляет воспроизведение холестерина, снижает его всасывание в кишечнике, стимулирует выделение желчи. Под действием этого препарата отмечается улучшение показателей АЛТ, АСТ, ГГТ, билирубина. Урсодесоксихолиевую кислоту не назначают на конечной стадии цирроза, при низком содержании холестерина в организме;
- гептрал – выступает не только в качестве гепатопротектора, но и уменьшает проявления депрессии на фоне отсутствия алкоголя.
Лечение цирроза печени
При циррозе появляются такие осложнения, как отеки, асцит, кровотечения, энцефалопатия, нарушение работы поджелудочной железы.
Для устранения отеков и асцита больному назначают мочегонные (диуретики). К ним относятся Спиронолактон, Фуросемид, Торасемид, Маннитол.
Они способствуют выведению излишек воды с мочой. В сутки больной должен выделять не меньше полулитра мочи (терять вес на 500 г).
Уменьшить проявления энцефалопатии помогают Лактулоза, антибиотик Неомицин, гепатопротектор Гепа-мерц, энтеросорбенты (Энтеродез, Холестирамин), слабительные.
Чтобы не допустить кровотечений из вен прямой кишки, пищевода и желудка, больному назначают Пропранолол или Надолол. Эти препараты уменьшают давление в воротной вене печени.
При нарушенной работе поджелудочной железы назначают ферментные препараты (Креон, Панзинорм).
Если лечение не приносит результата, больному показана трансплантация печени.
Народные методы

Избавиться от симптомов алкогольной болезни печени помогут народные средства. Но такое лечение не может заменить медикаментозную терапию.
Поэтому рецепты народной медицины должны применяться только вместе с лечением, прописанным врачом.
Рецепты:
- равные части ромашки, зверобоя, пижмы, тысячелистника, хвоща, череды, шалфея, коры цикория и корней пырея смешать. Столовую ложку смеси залить 200 мл кипятка и настаивать в течение 15 минут. Выпить в течение дня за 3 приема;
- 30 г кукурузных рылец залить стаканом кипятка и поставить на огонь на 20 минут. Затем долить воду до исходного объема. Принимать по столовой ложке трижды в сутки;
- 10 г куркумы смешать с зубчиком измельченного чеснока. Смесь растворить в воде. Принимать по 100 мл дважды в день перед приемом пищи;
- 2/3 стакана овса залить полутора литрами воды и поставить на огонь на 20 минут. Затем настаивать в течение нескольких часов. Принимать перед удой трижды в сутки;
- 30 г календулы залить 200 мл кипятка. Настаивать в темном месте в течение двух часов, после чего поставить в холодильник. Принимать по 30 мл за полчаса до еды трижды в сутки.
Осложнения
Какие могут быть осложнения при алкогольной болезни печени?
К осложнениям относят:
- рак печени;
- печеночная недостаточность;
- почечная недостаточность;
- асцит;
- расширение вен пищевода, желудка, прямой кишки;
- кровотечение из вен пищевода, желудка или кишечника;
- печеночная энцефалопатия и кома;
- мышечная дистрофия;
- алкогольный гастрит;
- хронический панкреатит;
- сердечная недостаточность;
- внезапная смерть;
- инсульт.
Прогноз
Прогноз при алкогольной болезни печени зависит от того, насколько больной соблюдает указания врача и отказался ли он от алкоголя.
Если пациент прекратил прием алкоголя, у него есть цирроз, но нет желтухи, асцита и кровотечений пятилетняя выживаемость составит 90%.
Если не прекратить прием алкоголя, то даже без наличия перечисленных признаков вероятность прожить 5 лет всего 30%.
Если у больного есть асцит, но отказался от алкоголя, то вероятность прожить в течение 5 лет составляет 95%. Если пациент с асцитом продолжает принимать алкоголь, вероятность прожить 5 лет снижается до 20%.
В случае жирового перерождения (стеатоза) печень вовсе может прийти в норму, если бросить пить на 2-4 недели.
При легких формах алкогольного гепатита летальность составляет 15%, при тяжелых – 66%.
Заключение
Алкогольная болезнь печени – это патология, появившаяся на фоне длительного употребления токсических доз алкоголя. В результате алкогольной болезни происходит поражение печеночных клеток, нарушается их функция.
Заболевание чаще встречается у мужчин. Главный фактор риска патологии – употребление 20 мл этанола в сутки (для женщин) или 30 мл этанола в сутки (для мужчин).
Вероятность возникновения алкогольной болезни печени повышается при наследственной предрасположенности, курении, лишней массе тела, длительном приеме лекарственных препаратов, инфицированность вирусными гепатитами.
Алкогольная болезнь печени проходит три стадии: стеатоз, гепатит, цирроз. Симптомы разнятся в зависимости от стадии процесса.
Наиболее часто отмечаются желтуха, тяжесть или боль в правом подреберье, повышение температуры, тошнота или рвота, высыпания на коже, покраснение ладоней, сонливость днем и бессонница ночью, потливость.
Обследование основано на лабораторных и инструментальных методах. К лабораторным относятся общий и биохимический анализ крови, кровь на вирусные гепатиты, маркеры цирроза, исследование асцитической жидкости.
К инструментальным – УЗИ, СКТ, МРТ органов брюшной полости, дуплексная сонография, лапараскопия с биопсией, ФГДС, колоноскопия, пункционная биопсия печени.
Лечение складывается из отказа от алкоголя, диеты и медикаментозной терапии. При отсутствии эффекта от лечения проводится трансплантация печени.
Пятилетняя выживаемость значительно увеличивается при полном отказе от алкоголя.
