Как справиться с диареей
 Диарея – это состояние, сопровождающееся дефекацией более 3 раз за сутки. Стул становится жидким, в нем может присутствовать слизь или кровь. Это неприятный симптом, который встречается при множестве заболеваний.
Диарея – это состояние, сопровождающееся дефекацией более 3 раз за сутки. Стул становится жидким, в нем может присутствовать слизь или кровь. Это неприятный симптом, который встречается при множестве заболеваний.
Понос снижает качество жизни больного и может привести к обезвоживанию. При появлении такого симптома важно вовремя выяснить его причину и как можно скорее начать лечение.
В этой книге мы поговорим о наиболее часто встречающихся причинах диареи, о диагностики возможных патологий и их лечении.

Содержание:
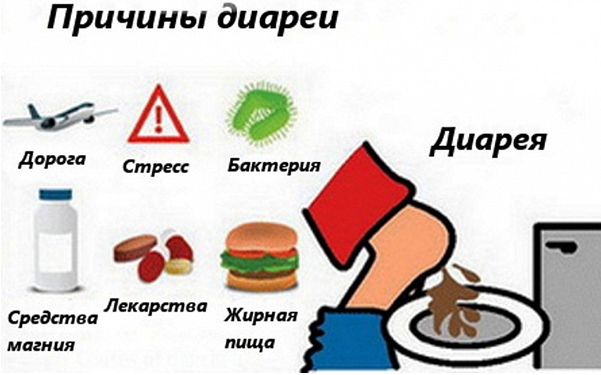
Разновидности диареи
Диарея делится по механизму возникновения:
- секреторная – характеризуется накоплением хлора и натрия в просвете кишечника. Это ведет к выходу жидкости в кишечник и появлению частого стула, имеющего жидкую консистенцию. При секреторной диарее организм теряет большое количество электролитов, что грозит летальным исходом. Такой механизм характерен для холеры, гормонально активных опухолей, сальмонеллеза, вирусных инфекций;
- осмотическая – развивается вследствие перехода воды в просвет кишечника из-за высокого осмотического давления кала. Образуется много каловых масс. Такой тип диареи характерен для ротавирусной инфекции;
- инвазивная – понос развивается за счет ухудшения всасывания жидкости в воспаленном отделе кишечника. Характерно для амебиаза и дизентерии;
- моторная – диарея появляется из-за быстрой моторики кишечника. Характерно для стресса, склеродермии, диабета, амилоидоза;
- экссудативная – кол становится жидким из-за выделения в просвет кишечника слизи, крови, экссудата, гноя. Характерно для туберкулеза, неспецифического язвенного колита, туберкулеза кишечника.
Причины
Нарушение стула в виде поноса может развиться при множестве патологий. Рассмотрим каждую подробнее.
Синдром раздраженного кишечника
Синдром раздраженного кишечника – это расстройство функции кишечника, которое сопровождается рецидивами болей в животе, возникающей не реже 1 раза в неделю.
Болевой синдром при этом связан либо с дефекацией, либо с измененной частотой или формой стула.
Больного беспокоят поносы или запоры. Поносы возникают в утренние часы, после первого приема пищи. Частота стула – от 2 до 4 раз, иногда больше, за короткий промежуток времени.
Характерны сильные позывы к дефекации, при этом человек ощущает, что кишечник, как будто, опорожнился не полностью.
Больной отмечает, что при первой дефекации стул был более плотный, чем при последующих. Причем при следующих дефекациях объем стула уменьшается. Ночью симптоматика отсутствует.
Так же при синдроме раздраженного кишечника пациента беспокоит боль. Болевой синдром может быть ноющего, жгучего, тупого характера.
Иногда пациент описывает боль как кинжальную, выкручивающую, постоянную. Болезненность ощущается в подвздошной области (ограничивается нижними ребрами и тазовыми костями), чаще слева.
Больной синдромом раздраженного кишечника отмечает, что дискомфорт в животе усиливается после еды. Боль проходит после дефекации, приема препаратов, уменьшающих спазм (спазмолитиков) или отхождения газов.
Еще один признак синдрома раздраженного кишечника – вздутие живота (метеоризм).
Больные отмечают, что метеоризм появляется после приема пищи, усиливается в течение дня. При этом в утренние часы вздутия живота не наблюдается.
Кроме того, больных с синдромом раздраженного кишечника могут беспокоить: чувство тяжести и переполнения в желудке, тошнота, изжога, болезненность в области поясницы, боль в мышцах и суставах, симптомы со стороны мочеполовой системы (ощущение неполного опорожнения мочевого пузыря, частые позывы к мочеиспусканию, учащенное мочеиспускание в ночное время), болезненность во время полового акта у женщин, нарушение сна.
Инфекционный процесс
Диарею могут вызвать холера, сальмонеллез, энтеровирус. Все эти состояния ведут к появлению поноса вследствие выделения токсинов.
При сальмонеллезе признаки токсикоинфекции возникают через 2 часа после употребления в пищу зараженного продукта.
Появляются болезненность и тяжесть в эпигастрии, тошнота, рвота, диарея. Понос очень жидкий, продолжается около 4 дней.
При энтеровирусной инфекции пациент жалуется на резкое повышение температуры, озноб, головокружение, диарею, расстройство сна, насморк, ангину, боли в мышцах.
Дисбактериоз
Дисбактериоз – это состояние, которое характеризуется увеличением количества патогенной микрофлоры и уменьшением числа полезных бактерий в кишечнике.
При дисбактериозе пациенты жалуются на понос или запор, или их чередование. Кал может быть либо твердым в начале и кашицеобразным в конце опорожнения, либо «овечьим» при запорах.
Также больные отмечают наличие отрыжки, тошноты и рвоты, схваткообразных болей в животе, метеоризма, частые позывы на дефекацию, при которой выделяется небольшое количество кала.
Также встречаются металлический привкус во рту, урчание в животе, слизь в кале, аллергические высыпания, сухость кожи, «заеды» в углах рта, головная боль, зуд кожи, слабость, нарушение сна.
Причинами дисбактериоза являются частые кишечные инфекции, длительный прием нестероидных противовоспалительных средств и гормональных препаратов, неправильное питание, нарушение иммунной защиты, прием антибактериальных средств, химиотерапия и лучевая терапия, стрессы.
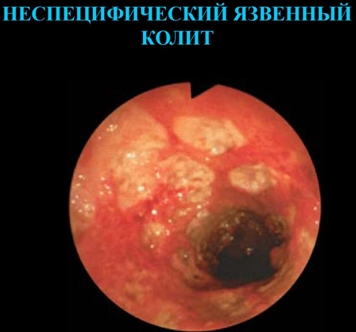
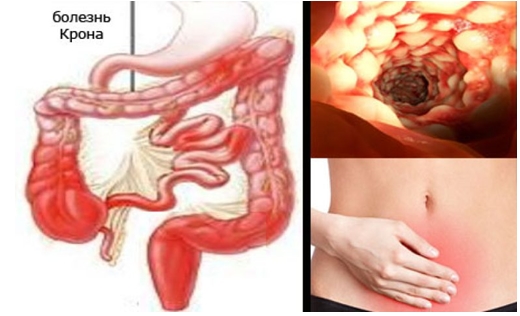
Неспецифический язвенный колит и болезнь Крона
Неспецифический язвенный колит – это хроническая патология, которая характеризуется воспалительным процессом в слизистой оболочке толстого кишечника.
Больные язвенным колитом жалуются на появление крови в кале, диарею (до 15-20 раз в сутки), в том числе, ночью, ложные позывы к дефекации. Также характерны запоры, вздутие живота, болезненность в животе слева, похудание.
Причины неспецифического язвенного колита до конца не выяснены. Возможно, в возникновении заболевания играет роль инфекция, наследственность, стрессы, прием нестероидных противовоспалительных препаратов.
Болезнь Крона – это хроническая патология, характеризующаяся воспалением всех тканей органов ЖКТ, от ротовой полости до анального канала.
Больные жалуются на диарею более 6 недель, при этом кровь в кале отсутствует.
Также пациентов беспокоит болезненность в животе, повышение температуры тела, тошнота, рвота, нарушение выделения газа и кала, вздутие живота.
Причины болезни Крона – наследственность, нарушение иммунитета, дисбактериоз.
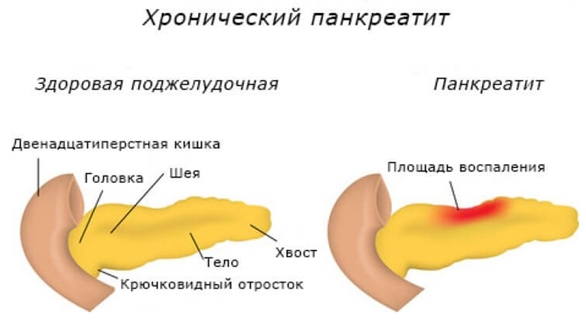
Хронический панкреатит
Панкреатит – это воспаление поджелудочной железы, которое приводит к необратимым изменениям в органе.
Диарея при хроническом панкреатите развивается в случае недостаточного выделения ферментов поджелудочной железой.
Помимо поноса, пациент жалуется на появление жирного, зловонного кала, который плохо смывается с унитаза; выделение большого количества каловых масс, рвоту, не приносящую облегчения, похудание.
Характерно возникновение желтушности склер и кожи, сухость кожных покровов. На теле обнаруживаются высыпания красного цвета, которые не исчезаю при надавливании.
Также при панкреатите пациента беспокоит боль в животе. Она локализуется в эпигастральной области (в районе пупка и на 2-3 см выше него). Болезненность «отдает» в спину и становится сильнее после еды.
Болевой синдром стихает после принятия положения сидя или при наклоне туловища вперед. В 10% случаев патология может протекать без болей в животе.
Для панкреатита характерно рецидивирование болей, с короткими приступами, длительностью до 10 суток. В некоторых случаях боль носит постоянный характер.
Болевые эпизоды продолжительные, безболевой период длится около 2 месяцев (характерно для алкогольного хронического панкреатита).
При прогрессировании заболевания болезненность постепенно стихает, становится реже.
Цирроз печени
Цирроз печени – это хроническое заболевание, которое проявляется желтухой, расширением пищеводных, желудочных и геморроидальных вен, кровотечениями, отечностью, увеличением селезенки.
При циррозе возникает диарея, боль в правом боку, в подреберье слева, тяжесть и переполнение желудка после еды, диарею. На животе появляются вены – следствие расширения вен желудка.
Кроме того, для цирроза характерны желудочно-кишечные кровотечения, гематомы, снижение мышечной массы, желтушность кожи, похудание.
При развитии кровотечения из расширенных вен пищевода, желудка или прямой кишки больной отмечает кровавую рвоту, стул черного цвета.
Также обращают на себя внимание покраснение ладоней, красные высыпания на кожных покровах, утолщение пальцев рук, увеличение селезенки.

Туберкулез кишечника
Заболевание характеризуется периодическими поносами. При прогрессировании туберкулеза к диарее присоединяются жалобы на боль. Пациент ощущает дискомфорт в области пупка.

Неправильное питание
Частое употребление в пищу острых блюд, газированных напитков, специй, грубой растительной пищи может способствовать появлению диареи.
Причиной поноса может стать недостаток витамина К, РР, В2. Еще одна причина диареи – несоблюдение режима питания.

Диарея путешественника
Так называется появившееся нарушение стула после смены климата, привычной еды или воды. Понос появляется через 3-7 дней после переезда и исчезает по возвращении домой или при отказе от местной кухни.
Диарея после приема антибиотиков
После приема цефалоспоринов, амоксициллина, ампициллина, клиндамицина может появиться диарея. Также пациентов беспокоит болезненность внизу живота, повышение температуры. В кале может присутствовать кровь.

К какому врачу обратиться
При появлении многократной диареи необходимо обратиться к терапевту или гастроэнтерологу. Врач назначит обследование и лечение.
В последующем, возможно, понадобится консультация инфекциониста, фтизиатра, психиатра, хирурга.
Обследование
Как выяснить причину диареи? В этом помогут лабораторные и инструментальные методы исследования.
К лабораторным относятся:
- общий анализ крови – поможет обнаружить инфекционный или воспалительный процесс в организме;
- биохимический анализ крови – укажет на панкреатит, цирроз, гепатит, холецистит;
- копрограмма – позволяет изучить состав кала, наличие непереваренных остатков пищи, желчных пигментов;
- анализ кала на скрытую кровь;
- анализ кала на бактерии кишечной группы. Позволяет обнаружить в кале бактерии группы Шигелл, Сальмонелл, Иерсиний, ботулотоксины;
- дыхательный тест – позволяет выявить у больного избыточный рост бактерий кишечника;
- морфологическое исследование биоптата кишечника – оценивают наличие изменений в тканях кишки;
- микроскопический анализ кала – изучение состава микрофлоры под микроскопом.
Инструментальные методы исследования:
- ректороманоскопия и колоноскопия – эти исследования необходимы для оценки состояния слизистой оболочки кишечника, взятия биопсии с подозрительных участков. При ректороманоскопии исследуется прямая и сигмовидная кишка, а при колоноскопиии – весь толстый кишечник. Перед проведением этих исследований больному нужно подготовиться. Подготовка занимает от 1 до 3 суток, во время которой следует придерживаться диеты на основе жидкостей, на ночь перед исследованием выпить слабительное средство. Обследование проводится под анестезией;
- ирригоскопия – рентгенологическое исследование толстого кишечника с контрастным веществом;
- УЗИ органов брюшной полости – позволяет оценить состояние органов брюшной полости, выявить опухоль или воспаление;
- ультрасонография кишечника – ультразвуковое исследование кишечника. Позволяет выявить новообразования и свободную жидкость при воспалении;
- обзорная рентгенография органов брюшной полости – метод на данный момент используется редко. Позволяет выявить кальцификацию в области проекции поджелудочной железы или камни в ее протоках;
- КТ органов брюшной полости.
Лечение
Лечение при диарее включает устранение симптомов и причины поноса, а также диету.
Немедикаментозное лечение
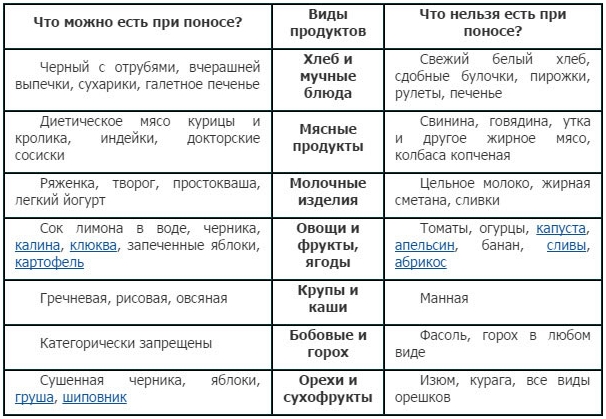
При появлении поноса важно соблюдать диету.
В первую очередь, необходимо пить как можно больше жидкости, так как в месте со стулом больной теряет много жидкости, что может грозить обезвоживанием.
После каждого эпизода диареи следует выпивать не меньше стакана воды. За сутки пациент должен выпить 2-3 л воды.
Кушать необходимо маленькими порциями, не меньше 5 раз в сутки. Пища должны быть легкой и быстро перевариваемой. Из рациона следует исключить следующие продукты:
- чипсы;
- какао;
- жирную пищу;
- острое;
- копчености;
- шоколад;
- рыбные, грибные и мясные бульоны;
- кофе;
- алкоголь;
- газированные напитки;
- бобовые;
- яйца;
- кондитерские изделия с кремом;
- замороженные десерты.
Можно кушать следующие продукты:
- нежирные рыба, мясо;
- картофель;
- растительные масла;
- яйца;
- рис, кукуруза, гречка;
- картофель;
- свежие ягоды и фрукты;
- натуральный чай;
- свежие, отварные или печеные овощи.
Медикаментозное лечение

Медикаментозное лечение диареи зависит от причины, вызвавшей ее. Рассмотрим лечение каждого вида диареи.
Инфекционная диарея
Для устранения поноса при инфекции применяют антибиотики, адсорбенты, пробиотики и антисептики.
Антибиотики подбираются индивидуально, в зависимости от возбудителя, вызвавшего заболевание.
К адсорбентам относятся Смекта, Энтеросгель, Активированный уголь. Препараты этой адсорбируют на своей поверхности токсины бактерий и выводят их из организма.
К антисептикам относятся Энтерофурил, Суметролим. Эти лекарственные средства воздействуют на бактерии в кишечнике, убивая их.
Пробиотики – Линекс, Бифиформ, Бактисубтил, Бактиспорин. Пробиотики – это микроорганизмы, которые используются для лечения дисбактериоза.
При попадании в кишечник они заселяют его, восстанавливая нормальную микрофлору кишечника.
Также проводится восполнение утраченной жидкости.
Вирусная и паразитарная диарея
При вирусных и паразитарных инфекциях также используются пробиотики и антисептики. Также больному назначают Регидрон для восполнения потерянной жидкости.
Кроме того, могут быть назначены лекарства, препятствующие кишечной секреции (Метеоспазмил, Платифиллин).
Лечение синдрома раздраженного кишечника
Для лечения синдрома раздраженного кишечника используются:
- Лоперамид – за счет уменьшения двигательной активности и тонуса кишечника стул приобретает нормальную консистенцию. Также уменьшаются позывы на дефекацию. Однако нужно помнить, что Лоперамид не устраняет болевой синдром;
- Смекта – противодиарейное и адсорбирующее средство. Препарат защищает слизистую кишечника от токсинов и инфекции. Также Смекта адсорбирует на себе токсины и выводит их из организма. Для купирования диареи, метеоризма и боли ежедневно нужно принимать по 1 пакетику трижды в день;
- антибиотик Рифаксимина. Этот препарат не только купирует диарею, но и устраняет вздутие живота. Антибиотик принимают коротким курсом;
- пробиотики – Флорасан-Д;
- Тримедат – устраняет боль в животе и борется с нарушением стула;
- Иберогаст – препарат растительного происхождения. Нормализует перистальтику кишечника, обладает противовоспалительным эффектом;
- антидепрессанты – Дезипрамин, Пароксетин, Сертралин.
Лечение диареи после приема антибиотиков
В первую очередь отменяют антибиотики, которые вызвали диарею. Пациенту может быть назначен Метронидазол или Ванкомицин, а также пробиотики (Линекс, Ацилакт, Бифинорм).
Лечение диареи при хроническом панкреатите
Для устранения поноса больной хроническим панкреатитом должен принимать не меньше 25-45 тыс. ед. липазы на основной прием пищи и 10-25 тыс. единиц на промежуточный.
Эффективность ферментного лечения оценивают по купированию диареи, отсутствию жирного, зловонного кала, уменьшению его количества.
Если симптомы присутствуют даже после назначения необходимых доз ферментов, то нужно дополнительно принимать ингибиторы протонной помпы (Омепразол, Лансопразол, Эзомепразол и т.д.).
Народные средства

Совместно с медикаментозной терапией могут применяться народные методы лечения. Перед использованием народных рецептов необходимо проконсультироваться с врачом.
Рецепты:
- измельчить 25 г коры дуба и залить их половиной литра кипятка. Смесь настаивать под закрытой крышкой в течение 3 часов, затем процедить. Пронимать по 100 мл трижды в сутки;
- треть стакана сушеных ягод черемухи залить 750 мл кипятка. Поставить на огонь и кипятить в течение 15 минут, затем процедить. Принимать по 100 мл дважды в сутки;
- высушить в духовки корки граната и измельчить их. 2 ст. л. порошка из корок залить стаканом кипятка и поставить на огонь на 25 минут. Затем процедить и принимать по 7 ст. л. ;
- 25 г крахмала залить стаканом теплой воды и добавить 15 г меда. Перемешивать до загустения. Принимать несколько раз за сутки;
- заварить в стакане кипятка крепкий черный чай в пакетике. Чай должен быть без добавок, а пакетик необходимо держать в кружке не менее 10 минут;
- съесть 5 штук перца горошком и запить большим количеством воды. Перец принимать таким образом от 4 до 6 раз в сутки.
Заключение
Диарея – это состояние, сопровождающееся дефекацией более 3 раз за сутки. Стул становится жидким, в нем может присутствовать слизь или кровь.
Этот признак встречается довольно часто при разных заболеваниях. Причиной диареи может стать синдром раздраженного кишечника, инфекционный процесс, дисбактериоз, неспецифический язвенный колит, хронический панкреатит, цирроз печени, туберкулез кишечника, неправильное питание, диарея путешественников, прием антибиотиков.
Диагностика заболевания, вызвавшего понос, включает лабораторные и инструментальные методы исследования.
К лабораторным относятся общий и биохимический анализы крови, копрограмма, кал на скрытую кровь, анализ кала на бактерии кишечной группы, морфологический и микроскопический анализы кала.
К инструментальным методам относятся ректороманоскопия и колоноскопия, ирригоскопия, УЗИ органов брюшной полости, ультрасонография кишечника, обзорная рентгенография органов брюшной полости, КТ органов брюшной полости.
Терапия диареи включает соблюдение диеты, питьевого режима и лечение причины. Медикаментозная терапия строится на основании предполагаемой причины поноса.
При появлении частого жидкого стула необходимо как можно раньше обратиться к врачу, ведь состояние может усугубиться обезвоживанием, который способен привести к летальному исходу.
