Эзофагит симптомы и лечение
Симптомы и лечение эзофагита находятся в компетенции врача-гастроэнтеролога. Заболевание может не беспокоить больного в течение долгого времени, потом проявиться яркими симптомами и, при отсутствии качественного лечения, привести к развитию осложнений.
Важную роль в профилактике и лечении играет соблюдение диеты. В тяжелых случаях проводятся операции.
Содержание:
Анатомия и функции пищевода и желудка
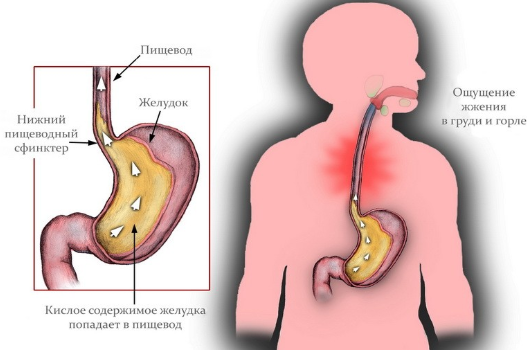
В патогенезе эзофагита легче разобраться, понимая процессы, которые происходят в пищеводе и желудке. Именно эти две структуры играют решающую роль в развитии заболевания.
Пережеванная во рту пища попадает в пищевод. Он представляет собой трубку со стенками, состоящими из мышечных тканей, покрытую наружной оболочкой.
Внутри она выстлана слизистой, которая выделяет жидкость, способствующую продвижению пищевого комка.
Также она защищает канал от возможных повреждений при проглатывании больших, не пережеванных кусков, горячей, холодной еды.
Мышечный слой играет 2 основные функции. Одна из них заключается в перемещении пищи к желудку.
Процесс обеспечивается попеременным сокращением мышц. Другая функция – защитная, обеспечивается она верхним и нижним сфинктерами.
Оба они открываются, только когда человек кушает. Клапаны пропускают комок из глотки в пищевод, затем в желудок и создают препятствие на пути ее обратного хода.
Желудок имеет форму мешка, в котором происходит выработка желудочного сока и переваривание пищи.
Эзофагит
При нарушении работы нижнего клапана происходит заброс остатков пищи и желудочного сока из желудка в пищевод. Агрессивный характер содержимого раздражает неадаптированные стенки пищеводного канала и вызывает воспаление.
Этот процесс характеризует рефлюкс-эзофагит. Единичные эпизоды могут время от времени повторяться и длиться не более пяти минут.
В случае развития патологии заброс пищи происходит каждый день, длится не меньше часа.
Виды эзофагита
Разнообразие симптомов и особенности течения заболевания позволяет говорить о нескольких видах заболевания.
По особенностям течения
При острой форме болезни наблюдается высокая температура, слабость, недомогание. Пациента беспокоит дискомфорт при прохождении пищи по пищеводу, изжога.
Многие жалуются на повышенное слюноотделение, отрыжку, острые боли, отдающие в шею. Болезнь часто сопровождает патологии желудка.
Выделяют три степени острой болезни:
- Поверхностное поражение. Затрагивает только поверхность, не приводит к образованию язв и эрозии.
- Поражение слизистой. Сопровождается язвами, некрозом тканей.
- Повреждение подслизистой. Характеризуется глубокими поражениями, стенки пищевода перфорированы, возможно кровотечение, образование рубцов.
В основе развития хронической формы лежит невылеченный острый эзофагит. Больные жалуются на периодическую болезненность, появляющуюся за грудиной. Симптомы усиливаются после еды, физической нагрузки.
В развитии заболевания выделяют 4 стадии:
- Очаги покраснения. Возможно появление небольших эрозий, не превышающих диаметр 5 мм.
- Небольшие очаги дефектов. Размер язв превышает 5 мм.
- Отдельные точечные проявления сливаются между собой, поражая меньше 75% поверхности пищевода.
- Повреждение охватывает более 75%.
По характеру проявления
Заболевание может носить эрозивный и неэрозивный характер.
В первом случае на слизистой появляются язвы, которые кровоточат. В начале патология себя никак не проявляет или имеет признаки гастрита. Возникает из-за инфекций, ожогов различного генеза.
При неэрозивной форме ткани пищеводного канала не повреждаются. Для устранения симптомов требуется соблюдение диеты.
По особенностям проявления
Выделяют несколько видов эзофагита в зависимости от ведущих признаков.
- Катаральный. Происходит покраснение слизистой.
- Отечный. Сопровождается возникновением отеков.
- Геморрагический. Характеризуется кровоизлиянием в толщу пищевода.
- Некротический. Развивается в случае тяжелых инфекций. При этом происходит омертвление клеток стенки пищевого канала.
- Флегмонозный. Возникает из-за нарушения целостности тканей пищевода посторонним предметом или в ходе диагностики.
По локализации
Место расположения дефекта позволяет говорить о дистальной, проксимальной и тотальной патологии.
При дистальном эзофагите поражение охватывает отдел пищевода в непосредственной близости к желудку.
При проксимальном воспаляется верхняя часть канала. Тотальная болезнь характеризуется воспалением, охватывающим весь пищевод.
По патогенезу
Виды заболевания различаются по причинам, которые его вызвали:
- Алиментарный. К патологии ведет употребление алкоголя, горячей пищи.
- Застойный. Возникает из-за остатков пищи, скопившихся в желудке.
- Профессиональный. Появляется при постоянном выполнении работы, которую сопровождает вдыхание едких паров.
- Дисметаболический. Связан с нарушением обмена веществ.
- Эозинофильный. Вероятно, к заболеванию приводит аллергия.
- Идиопатический ульцерозный. Причины патологии неясны.
Симптомы
Яркость проявления зависит от степени поражения пищевода и формы болезни. Так, катаральная протекает бессимптомно, иногда повышается чувствительность к холодной и горячей еде.
В тяжелых формах появляется сильная боль, изжога, нарушается глотание. В крайне тяжелых – может сопровождаться рвотой с кровью, шоком.
Выделяют пищеводные и внепищеводные признаки.
К первым относят:
- Изжога. Усиливается после того, как человек поел острые или жареные блюда, выпил кофе, слишком много съел.
- Отрыжка. Бывает кислой, с горьким вкусом, желчью, воздухом.
- Повышенное слюноотделение.
- Боль. Возникает за грудиной. При катаральном проявляется только после приема горячей, холодной, острой пищи. При эрозивном постоянна, может быть спровоцирована жидкостью.
- Рвота. Проявляется в тяжелых формах.
- Нарушения глотания. Возникают из-за спазмов мышечных тканей.
- Белый налет на языке.
Заболевание сопровождается внепищеводными симптомами. Помимо эзофагита, они могут свидетельствовать о других заболеваниях.
Больные жалуются на хрипоту в голосе, ком в горле. По ночам возможно развитие бронхоспазма, сопровождаемого удушьем. В любое время возникает сухой кашель. Отмечаются болевые ощущения в шее.
Изо рта появляется плохой запах. На деснах образуются язвы. Частым признаком является разрушение зубов, эмали.
Причины
К заболеванию приводит нарушение работы клапана, расположенного в нижней части пищевода. Он остается частично открытым, постоянно открытым или открывается вне зависимости от приема пищи.
В результате то, что содержится в желудке, попадает в пищеводный канал. Соляная кислота, ферменты, другие ее компоненты раздражают слизистую, в дальнейшем присоединяется воспаление.
Запускается этот процесс разными факторами:
- курение;
- избыточный вес;
- слишком сильные физические нагрузки;
- употребление алкоголя;
- переедание;
- нарушение питания;
- стресс;
- ношение стесняющей одежды;
- запоры.
Часто рефлюкс-эзофагит возникает на фоне беременности, приеме некоторых лекарств, повреждении пищевода после операции или медикаментозного исследования, склеродермии, грибковых поражениях.
Отмечается, что заболевание возникает из-за пищевой и дыхательной аллергии. Сопровождает такие патологии, как язва, хронический холецистит, панкреатит, грыжа отверстия пищевой трубки, рак желудка.
У детей оно появляется из-за врожденных пороков в строении пищевода.
При длительном воздействии патологических факторов образуются эрозии, язвы. Они, в свою очередь, приводят к образованию рубцов, иногда – к кровотечениям.
Диагностика
Определяются симптомы и лечение диагностическими методами. Прежде чем будет назначено обследование, проводится беседа с врачом, в ходе которой проясняются жалобы, длительность проявления признаков, тяжесть.
Гастроэнтеролог осматривает язык, пальпирует живот. При подозрении на рефлюкс-эзофагит назначается фиброэзофагогастродуоденоскопия.
Именно этот метод позволяет подтвердить диагноз. В рамках исследования больной глотает зонд, на конце которого находится камера. Изображение пищевода и части желудка проецируется на экран.
Проводится рентгеноскопия с использованием контрастного вещества. Перед исследованием выпивается бариева смесь, напоминающая по вкусу мел.
Снимок делают у лежащего пациента. В процессе проведения процедуры будет виден обратный заброс контраста в пищевод.
Измеряется кислотность в течение суток. При частом забросе содержимого, показатель pH уменьшается.
При эзофагоманометрии обследуется нижний сфинктер, в частности, его способность сокращаться. Через ротовое отверстие или нос вводятся катетеры, измеряющие давление в полости пищевода.
Нормальный показатель составляет от 6 до 25 мм рт. с. Пониженное давление свидетельствует о рефлюксе.
В случае присутствия внепищеводных симптомов проводятся исследования, исключающие другие заболевания.
При боли в груди назначается электрокардиограмма. Кашель, бронхоспазм являются основанием для проведения рентгенографии, спирографии. При обнаружении симптомов болезней зубов и десен необходима консультация стоматолога.
Лечение
С целью устранения симптомов рефлюкс-эзофагита и лечения используются лекарственные препараты, средства народной медицины, физиотерапевтические методы, в тяжелых случаях проводится операция.
Медикаментозное лечение
Терапия при рефлюксе направлена на увеличение тонуса нижнего пищеводного клапана и уменьшение уровня кислотности. На срок лечения влияет тяжесть болезни. Обычно он составляет 4-6 недель.
Прокинетики направлены на улучшение моторики пищевода и желудка. Назначается Мотилиум с действующим веществом домпиридоном. В качестве альтернативы используется Итоприд, Реглан.
Уменьшения кислотности можно добиться двумя способами: путем ее нейтрализации или подавления образования.
Представителем первой группы лекарств является Алмагель. Его модификация, Алмагель-А, помогает также снимать боль.
Эффект от этих средств носит краткосрочный характер, их используют в качестве дополнения основного лечения.
К препаратам, подавляющим образование кислоты, относят ингибиторы протоновой помпы (Лансопразол, Омепразол), гистаминовые (Роксатидин, Ранитидин), М-холинолитики.
При обнаружении желчи в содержимом, появляющемся при рефлюксе, назначается Урсосан.
Для защиты слизистой пищевода назначается отвар льняного семени.
Физиотерапия
При легкой степени патологии рекомендовано проведение амплипульстерапии. Для уменьшения боли назначается электрофорез с использованием ганглиоблокаторов.
Показана бальнеотерапия, грязелечение. При тяжелом рефлюксе методы физиотерапии противопоказаны.
Хирургическое лечение
В сложных случаях при длительном сохранении симптомов для лечения эзофагита проводится эндоскопическая операция.
В нижний сфинктер вводятся полимерные вещества, функция которых заключается в восстановлении защитной функции.
Показаниям к полостным и лапароскопическим операциям являются:
- сохранение симптомов и диагностических признаков в течение шести месяцев;
- возникновение осложнений;
- пищевод Барретта;
- наличие у больного бронхиальной астмы;
- частые эпизоды воспаления легких, сопровождающие патологию.
В рамках хирургического вмешательства расширяется канал, удаляется его часть, частично замещается удаленный участок.
Народная медицина
В лечении эзофагита могут использовать народные средства. Их применение необходимо согласовать с лечащим врачом.
Кисель из семян льна защищает слизистую пищевода. Берут 3 столовых ложки, заливают кипятком и настаивают в течение трех часов. Принимают до еды, за 20 минут по две столовые ложки.
Эффективен чай с ромашкой. Заваривают одну чайной ложки сухого растения, заваривают, пьют дважды в день.
Сухие ягоды шиповника (2 столовые ложки) смешивают с одним литром кипяченого молока и настаивают в течение шести часов. Процеживают и выпивают в течение одного дня.
Отжимают сок хорошо вымытого, неочищенного картофеля и сразу выпивают 100 мл. Он защищает пищевод, уменьшает кислотность.
Диета и режим питания
При эзофагите уделяется большое внимание правильному питанию. Для некоторых форм заболевания диета служит основным способом лечения.
Кушать надо небольшими порциями до шести раз в день. В последний раз едят за два-три часа до сна.
Пища должна хорошо и медленно пережевываться. Это позволит избежать переедания и повреждения пищевода плохо пережеванными кусочками. После еды нужно прогуляться или походить. Так пища быстрее попадет в желудок и кишечник.
Седативные препараты, снотворное, эуфиллин ведут к снижению тонуса мышечной ткани пищевода и сфинктера. При эзофагите принимать эти лекарства не рекомендуется.
Меню при заболевании может включать следующие продукты:
- Молочная продукция с низким содержанием жира или обезжиренная. Можно пить молоко, кушать творог со сметаной.
- Яйца. Должны быть свежими. Варят всмятку.
- Каши на воде.
- Овощи. Обязательно употреблять их приготовленными на пару, запеченными, вареными.
- Мясо. Нежирная телятина в виде котлет, приготовленных на пару.
- Рыба. Постную варят, пекут.
- Фрукты. Предпочтительно в запеченном виде.
Исключаются из рациона:
- Грибы.
- Консервированные продукты.
- Копчености.
- Бобовые. Ведут к увеличению давления в животе, учащению числа эпизодов рефлюкса.
- Шоколад. Оказывает расслабляющее воздействие.
- Напитки, содержащие кофеин.
- Алкоголь. Расслабляет сфинктер пищевода, повышает уровень кислотности желудочного сока.
- Капуста.
- Жареные блюда
Противопоказаны чипсы, кислые соки, газированные напитки, жевательная резинка, черный хлеб.
Осложнения
Рефлюкс-эзофагит ведет к целому ряду осложнений:
- Язва пищевода. К заболеванию ведет хроническая форма болезни. Опасна риском возникновения кровотечения. Для его остановки проводится операция, в рамках которой осуществляется прижигание сосуда.
- Пищевод Баррета. Происходит замена клеток пищевода на эпителий желудка. Заболевание приводит к раку в 10% случаев. Для профилактики необходимо ежегодное обследование.
- Стеноз. Хроническая патология ведет к утолщению стенок пищевода и его сужению. Сопровождается ощущением кома в горле, болью.
Профилактика
С целью предотвращения возникновения и развития заболевания необходимо соблюдать здоровый образ жизни.
Важно избегать ситуаций, связанных с сильным психоэмоциональным напряжением, стрессом. Показано соблюдать диету, режим дня. Кушать лучше понемногу до пяти раз в день. После еды нельзя ложиться, рекомендуется вместо этого погулять. Не стоит есть продукты, вызывающие аллергию.
Утренняя гимнастика, физическая активность помогут сбросить психическое напряжение. При этом нужно стараться не поднимать тяжелые предметы и слишком сильно напрягать мышцы пресса.
Продолжительность сна должна быть восемь часов в день. Голова должна находиться на высоте 25-30° над телом. Это позволит уменьшить ночные эпизоды рефлюкса.
Рекомендуется не употреблять алкоголь, бросить курить.
Прогноз
При правильно подобранном лечении и неукоснительном соблюдении рекомендаций врача прогноз – благоприятный.
Заболевание не ведет к сокращению срока жизни, потере трудоспособности. Необходимо принимать меры для предотвращения появления осложнений.
Рефлюкс-эзофагит, связан с воспалительными процессами в пищеводе. Заболевание проявляется неприятными симптомами: изжогой, горечью во рту, отрыжкой.
В тяжелых случаях сопровождается рвотой. Важное место в лечении и профилактике занимает диета и соблюдение режима питания.
